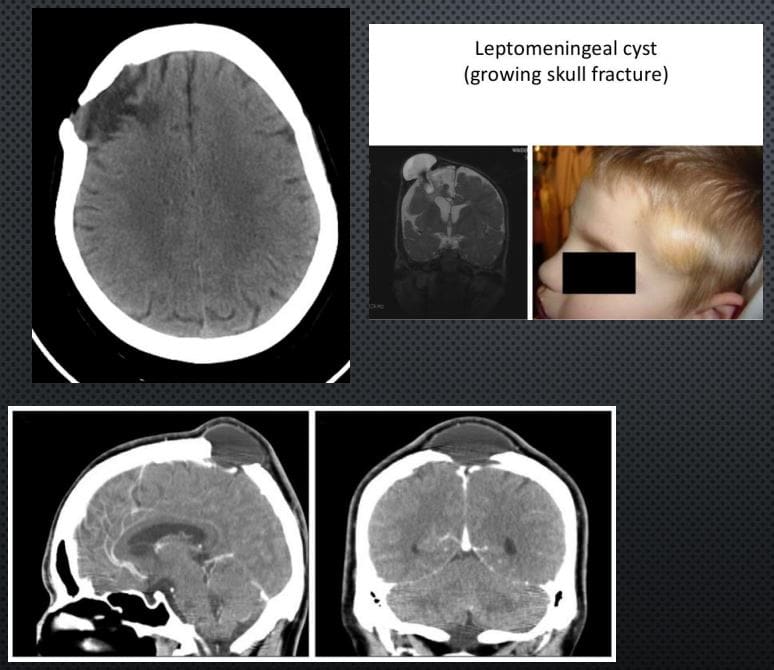
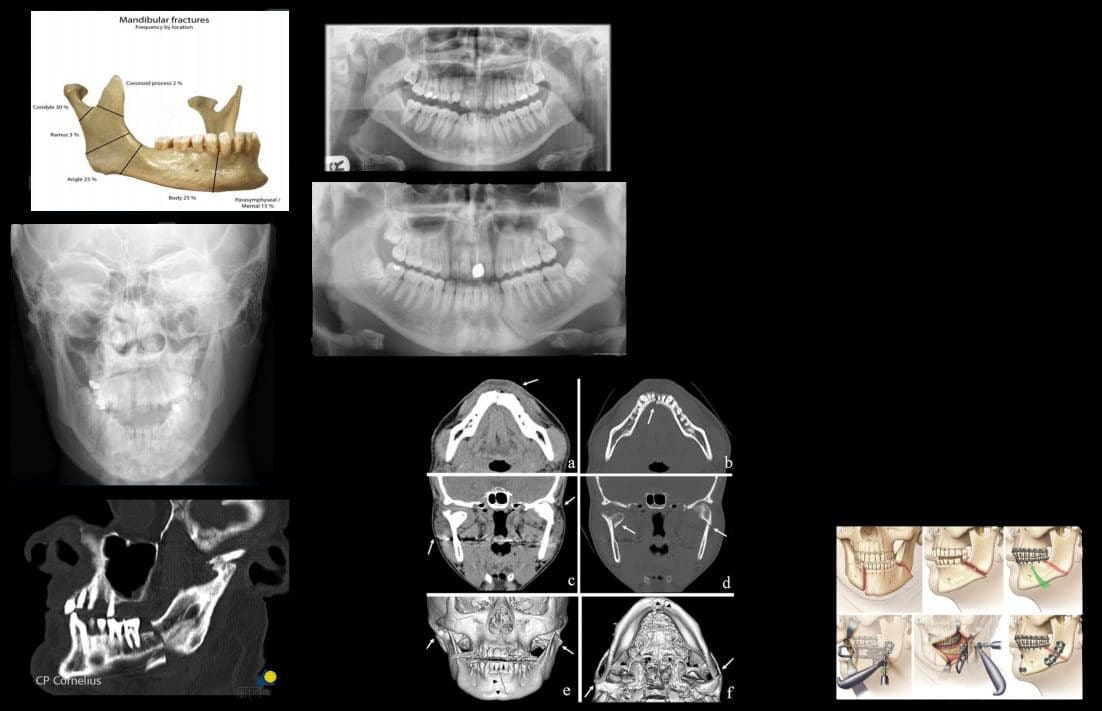
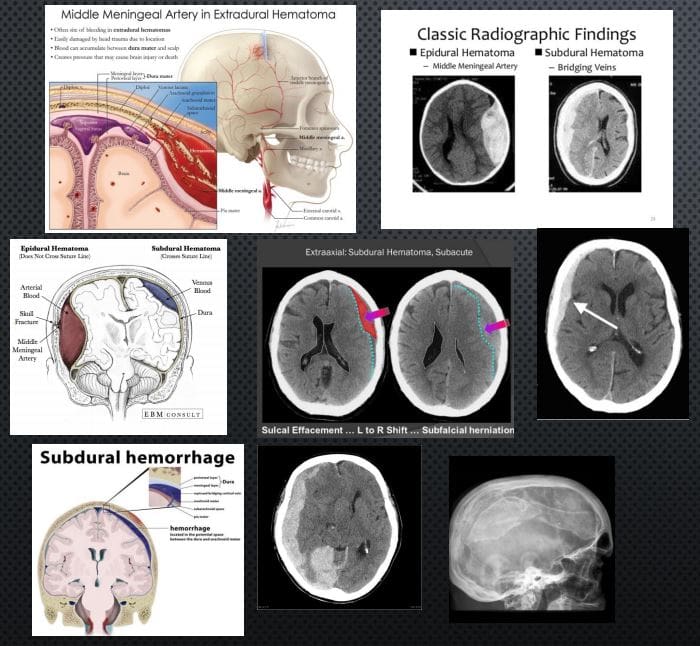
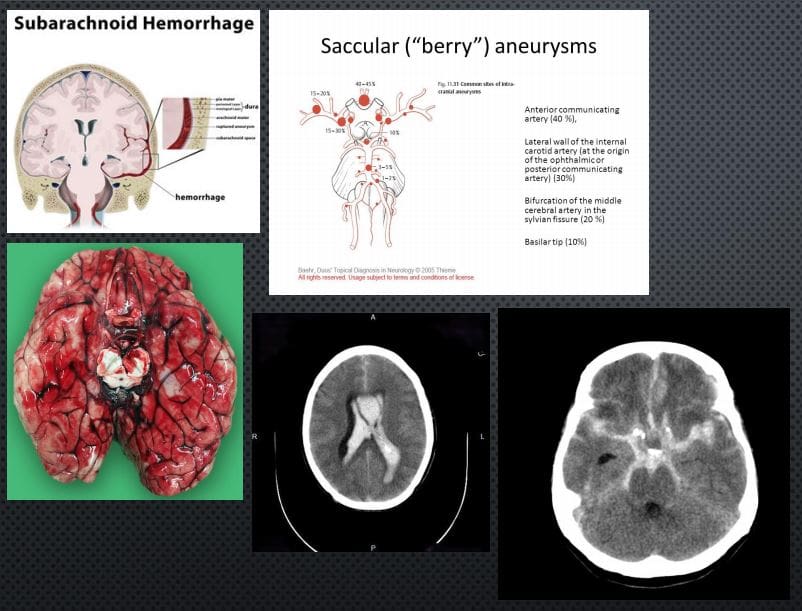
Garantir la seguretat del pacient: un enfocament clínic en una clínica quiropràctica
Com els professionals de la salut d'una clínica quiropràctica ofereixen un enfocament clínic per prevenir errors mèdics per a persones amb dolor?
introducció
Els errors mèdics van provocar entre 44,000 i 98,000 morts americanes hospitalitzades anualment, i molts més van causar ferides catastròfiques. (Kohn et al., 2000) Aquest era més que el nombre de persones que morien anualment per sida, càncer de mama i accidents de trànsit en aquell moment. Segons investigacions posteriors, el nombre real de morts pot ser més proper a les 400,000, situant els errors mèdics com la tercera causa de mort més freqüent als EUA. Sovint, aquests errors no són el producte de professionals mèdics que són inherentment dolents; més aviat, són el resultat de problemes sistèmics amb el sistema sanitari, com ara patrons de pràctica inconsistents dels proveïdors, xarxes d'assegurances desarticulades, infrautilització o absència de protocols de seguretat i atenció no coordinada. L'article d'avui analitza l'enfocament clínic per prevenir un error mèdic en un entorn clínic. Parlem de proveïdors mèdics associats especialitzats en diversos tractaments previs per ajudar les persones que pateixen problemes crònics. També guiem els nostres pacients permetent-los fer preguntes molt importants i complexes als seus proveïdors mèdics associats. El Dr. Alex Jimenez, DC, només utilitza aquesta informació com a servei educatiu. renúncia
Definició d'errors mèdics
Determinar quin error mèdic és el pas més crucial en qualsevol conversa sobre la prevenció d'errors mèdics. Podríeu suposar que es tracta d'una tasca molt fàcil, però això és només fins que aprofundis en la gran varietat de terminologia utilitzada. Molts termes s'utilitzen com a sinònim (de vegades erròniament) ja que alguna terminologia és intercanviable i, de vegades, el significat d'un terme depèn de l'especialitat que es discuteix.

Tot i que el sector sanitari va afirmar que la seguretat del pacient i l'eliminació o la reducció dels errors mèdics eren prioritats, Grober i Bohnen van assenyalar tan recentment com l'any 2005 que s'havien quedat curts en una àrea crucial: determinar la definició de "potser la pregunta més fonamental... Què és un error mèdic? Un error mèdic és un error en completar una acció planificada en un entorn mèdic. (Grober i Bohnen, 2005) No obstant això, cap dels termes que sovint s'identificaria expressament amb un error mèdic —pacients, assistència sanitària o qualsevol altre element— s'esmenta en aquesta descripció. Malgrat això, la definició ofereix un marc sòlid per al desenvolupament posterior. Com podeu veure, aquesta definició específica consta de dues parts:
- Un error d'execució: un fracàs per completar una acció planificada tal com es pretenia.
- Un error de planificació: és una tècnica que, fins i tot amb una execució perfecta, no produeix els resultats desitjats.
Els conceptes de faltes d'execució i d'error de planificació són insuficients si volem definir adequadament un error mèdic. Aquests poden ocórrer a qualsevol lloc, no només en un establiment mèdic. Cal afegir el component de gestió mèdica. Això planteja la idea d'esdeveniments desfavorables, coneguts com a esdeveniments adversos. La definició més comuna d'un esdeveniment advers és el dany no intencionat als pacients provocat per la teràpia mèdica en lloc de la seva malaltia subjacent. Aquesta definició ha guanyat acceptació internacional d'una manera o una altra. Per exemple, a Austràlia, el terme incidents es defineix com el dany que ha provocat que una persona rebi atenció mèdica. Aquests consisteixen en infeccions, caigudes que causen lesions i problemes amb medicaments amb recepta i equips mèdics. Alguns fets desfavorables poden ser evitables.
Tipus comuns d'errors mèdics
L'únic problema amb aquesta noció és que no totes les coses negatives succeeixen de manera accidental o intencionada. Com que el pacient finalment es pot beneficiar, es pot produir un esdeveniment advers esperat però tolerat. Durant la quimioteràpia, nàusees i caiguda del cabell són dos exemples. En aquest cas, rebutjar el tractament recomanat seria l'únic enfocament assenyat per evitar la conseqüència desagradable. Així arribem al concepte d'esdeveniments adversos evitables i no evitables a mesura que perfeccionem encara més la nostra definició. No és fàcil classificar una opció per tolerar un impacte quan es determina que es produirà un efecte favorable simultàniament. Però el propòsit per si sol no és necessàriament una excusa. (Xarxa de seguretat del pacient, 2016, paràgraf 3) Un altre exemple d'error planificat seria una amputació del peu dret a causa d'un tumor a la mà esquerra, que seria acceptar un esdeveniment desfavorable conegut i previst amb l'esperança d'una conseqüència beneficiosa on mai no s'ha produït cap. No hi ha proves que recolzin l'anticipació d'un resultat positiu.
Els errors mèdics que causen danys al pacient són normalment el focus de la nostra investigació. No obstant això, els errors mèdics es poden produir i es produeixen quan un pacient no es fa mal. L'aparició de quasi accidents podria proporcionar dades inestimables a l'hora de planificar com reduir els errors mèdics en un centre sanitari. Tot i així, cal investigar la freqüència d'aquests esdeveniments en comparació amb la freqüència que els metges els informen. Els quasi accidents són errors mèdics que podrien haver causat danys però que no ho van fer al pacient, fins i tot si el pacient està bé. (Martinez et al., 2017) Per què reconeixeria alguna cosa que podria donar lloc a accions legals? Penseu en l'escenari en què una infermera, per qualsevol motiu, acabava de mirar fotografies de diferents medicaments i estava a punt de proporcionar-li un medicament. Potser alguna cosa perdura a la seva memòria i decideix que no és així com es veu un medicament específic. En comprovar-ho, va comprovar que s'havien administrat els medicaments incorrectes. Després de revisar tota la documentació, corregeix l'error i dóna al pacient la recepta adequada. Seria possible evitar un error en el futur si el registre de l'administració inclogués fotografies de la medicació adequada? És fàcil oblidar que hi va haver un error i una possibilitat de mal. Aquest fet continua sent cert independentment de si vam tenir la sort de trobar-lo a temps o patir alguna conseqüència negativa.
Errors de resultats i procés
Necessitem dades completes per desenvolupar solucions que millorin la seguretat dels pacients i redueixin els errors mèdics. Com a mínim, quan el pacient es troba en un centre mèdic, s'ha d'informar de tot el que es pot fer per evitar danys i posar-lo en perill. Molts metges han determinat que l'ús de les frases errors i esdeveniments adversos era més complet i adequat després de revisar els errors i els esdeveniments adversos en l'assistència sanitària i discutir els seus punts forts i febles l'any 2003. Aquesta definició combinada augmentaria la recopilació de dades, incloses errors, trucades a prop, falta, i errors actius i latents. A més, el terme esdeveniments adversos inclou termes que solen implicar danys al pacient, com ara lesions mèdiques i lesions iatrogèniques. L'únic que queda és determinar si una junta de revisió és un òrgan adequat per gestionar la separació d'esdeveniments adversos evitables i no evitables.
Un esdeveniment sentinella és un esdeveniment on cal informar a la Comissió Mixta. La Comissió Mixta afirma que un esdeveniment sentinella és un fet inesperat que implica una lesió física o psicològica greu. (“Esdeveniments Sentinel”, 2004, p.35) No hi ha opció, ja que s'ha de documentar. La majoria dels centres sanitaris, però, conserven els seus registres on es descriuen els incidents sentinella i què fer en cas d'un per garantir que es compleixen els estàndards de la Comissió Conjunta. Aquesta és una d'aquestes situacions en què és millor estar segur que lamentar. Com que "greu" és un concepte relatiu, pot haver-hi una mica de marge a l'hora de defensar un company de feina o un empresari. D'altra banda, informar incorrectament d'un esdeveniment sentinella és millor que no informar d'un esdeveniment sentinella. No revelar-ho pot tenir conseqüències greus, inclosa la finalització de la carrera.
Quan es tenen en compte els errors mèdics, la gent sovint comet l'error de centrar-se només en els errors de prescripció. Els errors de medicació són, sens dubte, freqüents i impliquen molts dels mateixos defectes de procediment que altres errors mèdics. Les interrupcions en la comunicació, els errors comesos durant la prescripció o la dispensació i moltes altres coses són possibles. Però jutjaríem molt malament el problema si assumim que els errors de fàrmacs són l'única causa de dany per a un pacient. Un dels grans reptes a l'hora de classificar els diferents errors mèdics és determinar si s'ha de classificar l'error en funció del procediment implicat o de la conseqüència. És acceptable examinar aquestes classificacions aquí, donat que s'han fet nombrosos intents per desenvolupar definicions de treball que incorporin tant el procés com el resultat, moltes de les quals es basen en el treball de Lucian Leape dels anys noranta.
Millora el teu estil de vida avui: vídeo
Anàlisi i prevenció d'errors mèdics
Operatius i no operatius van ser les dues categories principals d'esdeveniments adversos que Leape i els seus col·legues van distingir en aquest estudi. (Leape et al., 1991) Els problemes operatius inclouen infeccions de ferides, fracassos quirúrgics, problemes no tècnics, complicacions tardanes i dificultats tècniques. No operatiu: en aquesta categoria d'esdeveniments adversos es van incloure encapçalaments com ara relacionats amb la medicació, diagnosticats malament, maltractats, relacionats amb el procediment, caigudes, fractures, postpart, relacionats amb l'anestèsia, neonatals i un encapçalament general del sistema. Leape també va classificar els errors assenyalant el punt de ruptura del procés. També els va classificar en cinc títols, que inclouen:
- Sistema
- Rendiment
- Tractament de medicaments
- diagnòstic
- Preventiva
Molts errors de procés pertanyen a més d'un tema, però tots ajuden a identificar la causa exacta del problema. Si més d'un metge es dedica a la determinació de les àrees precises que necessiten millores, llavors podria ser necessari un qüestionament addicional.

Tècnicament, qualsevol membre del personal d'un hospital pot cometre un error mèdic. No es limita als professionals mèdics com els metges i les infermeres. Un administrador pot obrir una porta o un membre de la tripulació de neteja podria deixar un producte químic a l'abast d'un nen. El que importa més que la identitat de l'autor de l'error és el motiu que hi ha darrere. Què abans? I com podem assegurar-nos que això no torni a passar? Després de reunir totes les dades anteriors i molt més, és hora d'esbrinar com prevenir errors similars. Pel que fa als esdeveniments sentinella, la Comissió Mixta ha ordenat des de 1997 que tots aquests incidents se sotmetin a un procediment anomenat Anàlisi de la Causa Arrel (RCA). Tanmateix, s'hauria de corregir l'ús d'aquest procediment per a incidències que s'han de comunicar a tercers.
Què és una anàlisi de la causa arrel?
Els RCA "captaven els detalls així com la perspectiva general". Faciliten l'avaluació dels sistemes, l'anàlisi de si és necessària una acció correctiva i el seguiment de les tendències. (Williams, 2001) Què és precisament un RCA, però? En examinar els esdeveniments que van provocar l'error, un RCA pot centrar-se en esdeveniments i processos en lloc de revisar o culpar a persones específiques. (AHRQ, 2017) Per això és tan crucial. Un RCA sovint fa ús d'una eina anomenada Cinc per què. Aquest és el procés de preguntar-vos contínuament "per què" després de creure que heu determinat la causa d'un problema.
El motiu pel qual s'anomena "cinc per què" és perquè, tot i que cinc és un excel·lent punt de partida, sempre hauríeu de preguntar-vos per què fins que identifiqueu la causa subjacent del problema. Preguntar per què repetidament podria revelar molts errors del procés en diferents etapes, però hauríeu de seguir preguntant per què sobre tots els aspectes del problema fins que us quedeu sense altres coses que es podrien ajustar per proporcionar un resultat desitjable. Tanmateix, es poden utilitzar diferents eines a més d'aquesta en una investigació de causes arrel. N'hi ha molts d'altres. Els RCA han de ser multidisciplinaris i coherents i implicar totes les parts implicades en l'error per evitar malentesos o informes inexacts d'ocurrències.
Conclusió
Els errors mèdics a les institucions sanitàries són esdeveniments freqüents i en la seva majoria no reportats que amenacen greument la salut dels pacients. Es creu que fins a un quart de milió de persones moren cada any com a conseqüència d'errors mèdics. Aquestes estadístiques són inacceptables en un moment en què suposadament la seguretat del pacient és la màxima prioritat, però no s'està fent gaire per alterar les pràctiques. Si els errors mèdics es defineixen amb precisió i es troba l'arrel del problema sense culpar a membres específics del personal, això és innecessari. Es poden fer canvis essencials quan s'identifiquen correctament les causes fonamentals dels errors del sistema o del procés. Un enfocament coherent i multidisciplinari de l'anàlisi de causes arrels que utilitza marcs com els cinc perquès per aprofundir fins que es revelin tots els problemes i defectes és una eina útil. Tot i que ara és necessari per a l'estela dels esdeveniments sentinella, l'anàlisi de la causa arrel pot i s'ha d'aplicar a totes les causes d'error, incloses les quasi accidents.
referències
Agència de Recerca i Qualitat Sanitàries. (2016). Anàlisi de causes arrels. Recuperat el 20 de març de 2017 de psnet.ahrq.gov/primer/root-cause-analysis
Grober, ED i Bohnen, JM (2005). Definició d'error mèdic. Can J Surg, 48(1), 39-44. www.ncbi.nlm.nih.gov/pubmed/15757035
Kohn, LT, Corrigan, J., Donaldson, MS i Institut de Medicina (EUA). Comitè de Qualitat de l'Assistència Sanitària a Amèrica. (2000). Errar és humà: construir un sistema de salut més segur. Premsa de l'Acadèmia Nacional. books.nap.edu/books/0309068371/html/index.html
Leape, LL, Brennan, TA, Laird, N., Lawthers, AG, Localio, AR, Barnes, BA, Hebert, L., Newhouse, JP, Weiler, PC i Hiatt, H. (1991). La naturalesa dels esdeveniments adversos en pacients hospitalitzats. Resultats de l'estudi de pràctica mèdica de Harvard II. N Engl J Med, 324(6), 377-384. doi.org/10.1056/NEJM199102073240605
Lippincott ® NursingCenter ®. Centre d'Infermeria. (2004). www.nursingcenter.com/pdfjournal?AID=531210&an=00152193-200411000-00038&Journal_ID=54016&Issue_ID=531132
Martínez, W., Lehmann, LS, Hu, YY, Desai, SP i Shapiro, J. (2017). Processos d'identificació i revisió d'esdeveniments adversos i gairebé accidents en un centre mèdic acadèmic. Jt Comm J Qual Patient Saf, 43(1), 5-15. doi.org/10.1016/j.jcjq.2016.11.001
Xarxa de seguretat del pacient. (2016). Esdeveniments adversos, quasi accidents i errors. Recuperat el 20 de març de 2017 de psnet.ahrq.gov/primer/adverse-events-near-misses-and-errors
Williams, PM (2001). Tècniques d'anàlisi de causes arrels. Proc (Bayl Univ Med Cent), 14(2), 154-157. doi.org/10.1080/08998280.2001.11927753