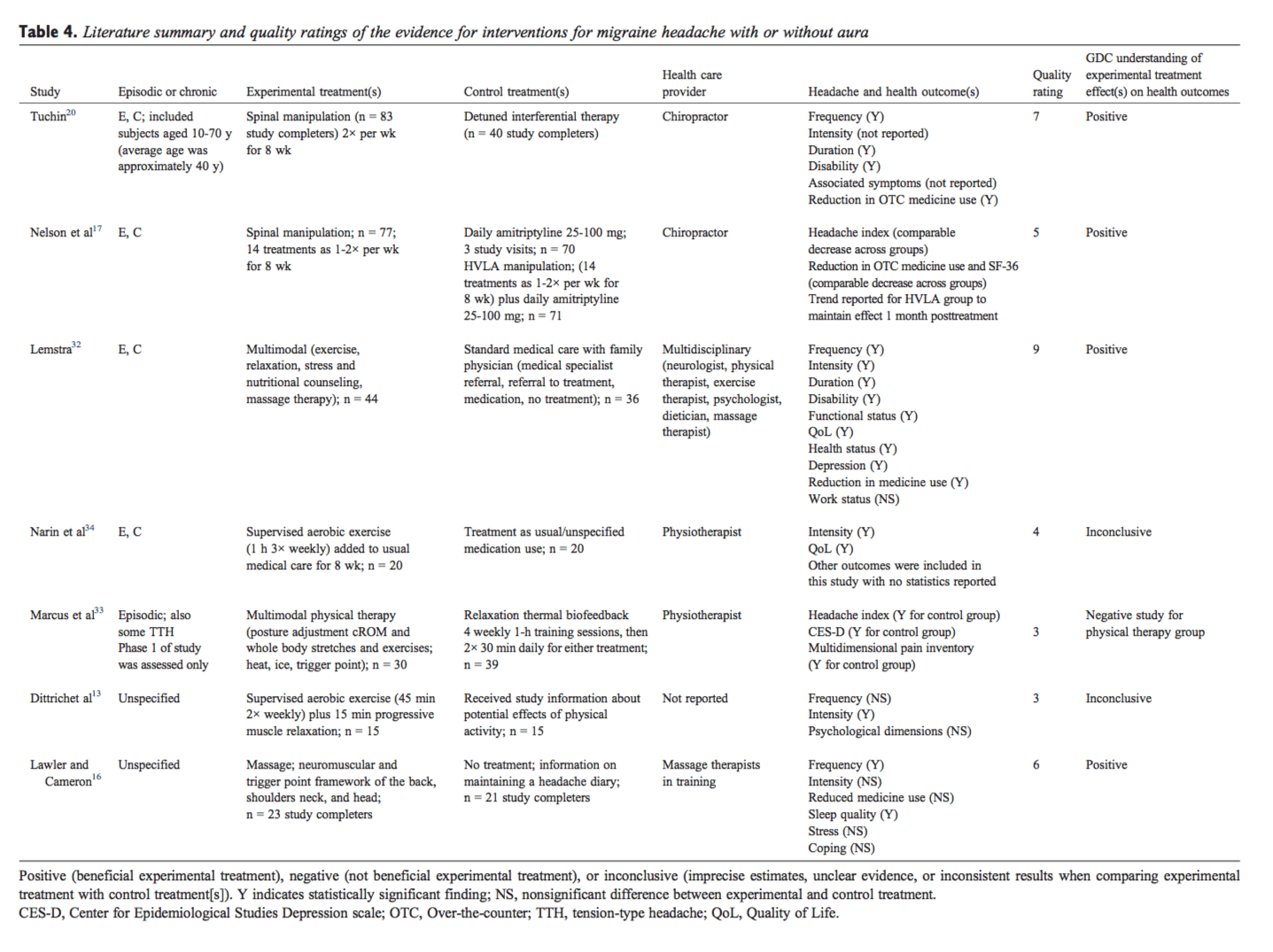
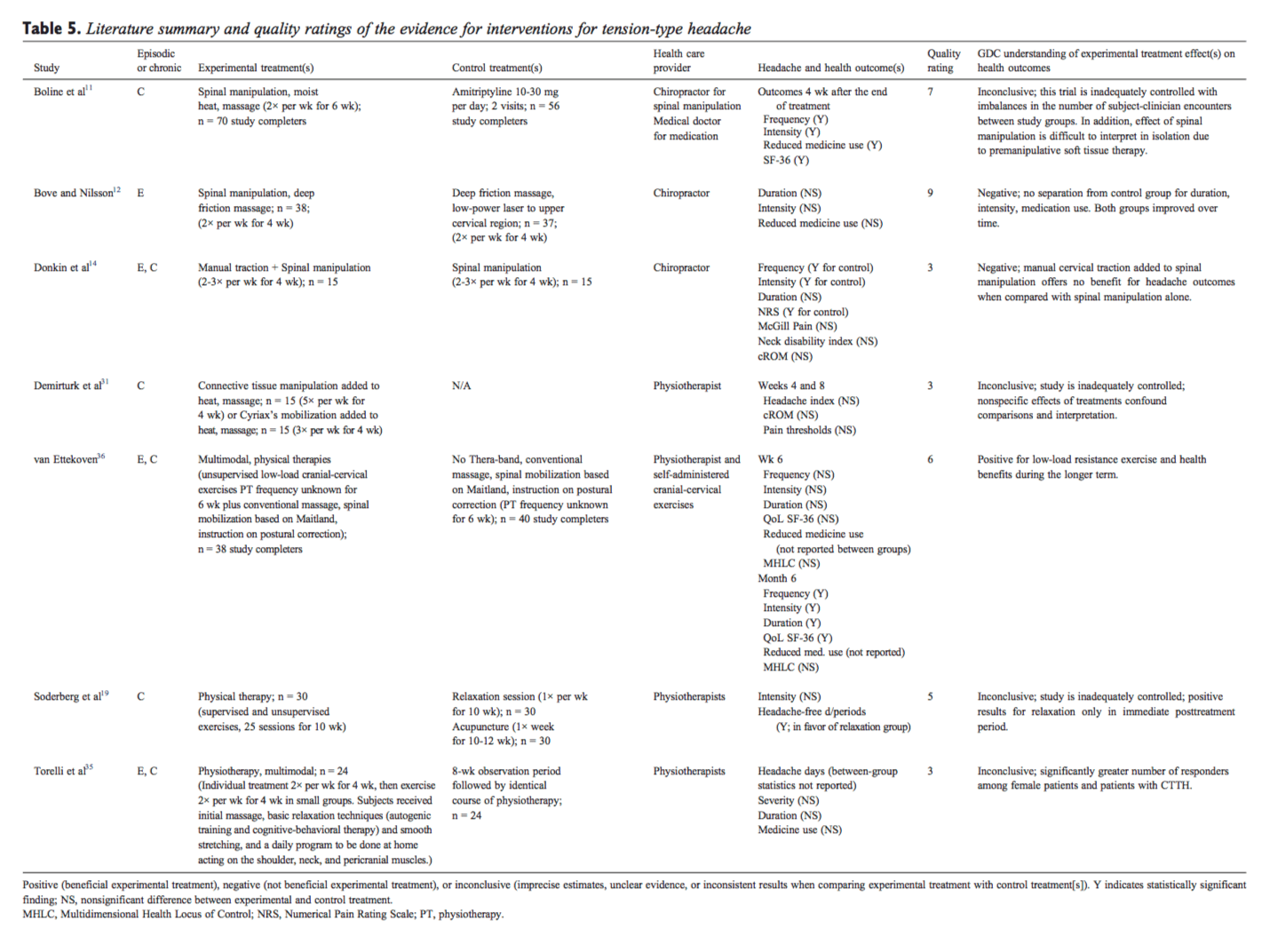
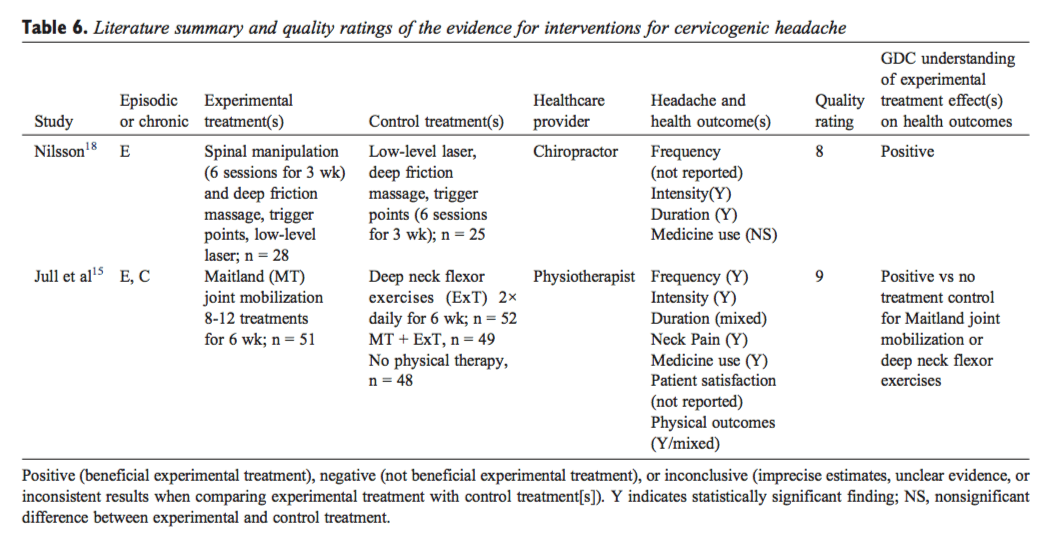
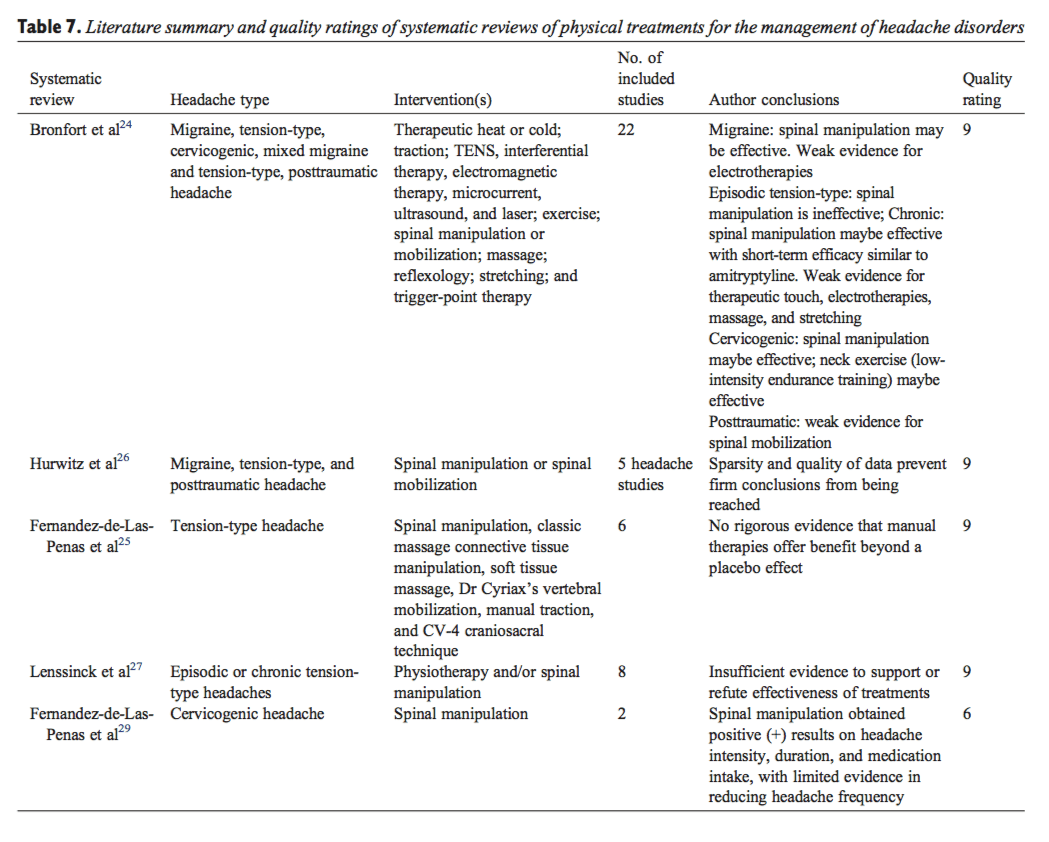
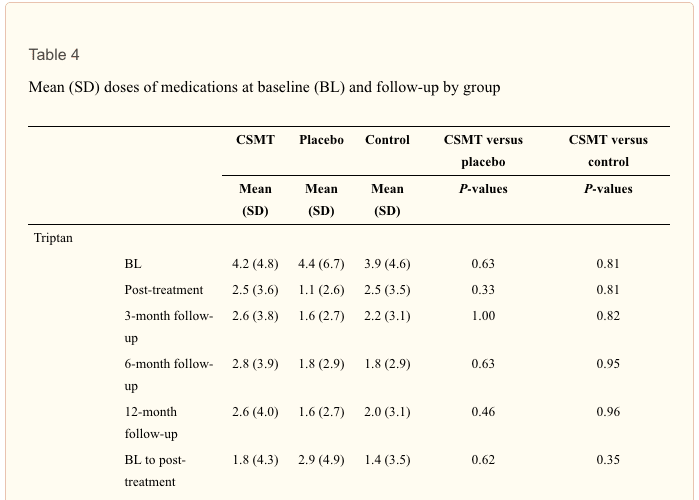
Lesions laborals Pautes de salut per al dolor lumbar a El Paso, TX
El mal d'esquena representa una de les queixes més freqüents en els entorns sanitaris. Tot i que diverses lesions i condicions associades al sistema musculoesquelètic i nerviós poden causar mal d'esquena, molts professionals de la salut creuen que les lesions laborals poden tenir una connexió predominant amb el mal d'esquena. Per exemple, la postura inadequada i els moviments repetitius sovint poden causar lesions relacionades amb el treball. En altres casos, els accidents ambientals en el treball poden provocar lesions laborals. En qualsevol cas, diagnosticar l'origen del dolor lumbar d'un pacient per determinar correctament quin seria el millor mètode de tractament per restaurar la salut i el benestar originals de l'individu és generalment un repte.
En primer lloc, obtenir els metges adequats per a la vostra font específica de mal d'esquena és essencial per trobar alleujament dels vostres símptomes. Molts professionals de la salut estan qualificats i amb experiència en el tractament del mal d'esquena relacionat amb el treball, inclosos els metges quiropràctics o quiropràctics. Com a resultat, s'han establert diverses pautes de tractament de lesions laborals per gestionar el mal d'esquena en entorns sanitaris. L'atenció quiropràctica se centra en el diagnòstic, el tractament i la prevenció de diverses lesions i condicions, com ara el LBP, associades al sistema musculoesquelètic i nerviós. En corregir acuradament la desalineació de la columna vertebral, l'atenció quiropràctica pot ajudar a millorar els símptomes del mal d'esquena, entre altres símptomes. L'objectiu de l'article següent és discutir les pautes de salut laboral per al maneig del mal d'esquena.
Directrius de salut laboral per a la gestió del dolor d'esquena baixa: una comparació internacional
abstracte
- Antecedents: L'enorme càrrega socioeconòmica del mal d'esquena emfatitza la necessitat de gestionar aquest problema, especialment en un context laboral eficaç. Per fer-ho, s'han emès directrius ocupacionals a diversos països.
- Objectius: Per comparar les directrius internacionals disponibles per a la gestió del mal d'esquena en un entorn de salut laboral.
- Mètodes: Les directrius es van comparar pel que fa als criteris de qualitat generalment acceptats mitjançant l'instrument AGREE i també es van resumir pel que fa al comitè de directrius, la presentació, el grup objectiu i les recomanacions d'avaluació i gestió (és a dir, consells, estratègia de retorn al treball i tractament).
- Resultats i conclusions: Els resultats mostren que les directrius complien els criteris de qualitat de manera diferent. Els defectes comuns concernien l'absència d'una revisió externa adequada en el procés de desenvolupament, la manca d'atenció a les barreres organitzatives i les implicacions de costos, i la manca d'informació sobre fins a quin punt els editors i desenvolupadors eren independents. Hi va haver un acord general sobre nombroses qüestions fonamentals per a la gestió de la salut laboral del mal d'esquena. Les recomanacions d'avaluació incloïen el triatge diagnòstic, la detecció de banderes vermelles i problemes neurològics i la identificació de possibles barreres psicosocials i laborals per a la recuperació. Les directrius també van acordar un consell que el mal d'esquena és una afecció autolimitada i que s'hauria d'encoratjar i recolzar la permanència a la feina o una tornada a la feina (gradual) primerenca, si cal amb funcions modificades.
Insight del Dr. Alex Jimenez
El mal d'esquena baixa és un dels problemes de salut més freqüents tractats a les oficines quiropràctiques. Tot i que el següent article descriu el mal d'esquena baix com a condició autolimitant, la causa del LBP d'un individu també pot provocar dolor i molèsties debilitat i debilitat de l'esquerra no tractada. És important que un individu amb símptomes de dolor lumbar busqui un tractament adequat amb un quiropràctic per diagnosticar adequadament i tractar els seus problemes de salut, així com evitar que tornin en el futur. Els pacients que experimenten dolor lumbar durant més de 3 mesos són menys d'un 3 percentual que probable que torni a treballar. La cura quiropràctica és una alternativa segura i efectiva de tractament que pot ajudar a restaurar la funció original de la columna vertebral. A més, un metge de quiropràctica o quiropràctic pot proporcionar modificacions d'estil de vida, com ara consells nutricionals i de fitness, per accelerar el procés de recuperació del pacient. La curació del moviment és essencial per a la recuperació de LBP.
El mal d'esquena (LBP) és un dels problemes de salut més comuns dels països industrials. Malgrat la seva naturalesa benigna i un bon curs, el LBP s'associa habitualment amb incapacitat, pèrdua de productivitat a causa de la baixa per malaltia i alts costos socials.[1]
A causa d'aquest impacte, hi ha una necessitat evident d'estratègies de gestió efectives basades en l'evidència científica derivada d'estudis de bona qualitat metodològica. Normalment, es tracta d'assajos controlats aleatoris (ECA) sobre l'eficàcia de les intervencions terapèutiques, estudis diagnòstics o estudis observacionals prospectius sobre factors de risc o efectes secundaris. L'evidència científica, resumida en revisions sistemàtiques i metaanàlisis, proporciona una base sòlida per a les directrius sobre la gestió del LBP. En un article anterior, Koes et al. va comparar diverses directrius clíniques existents per a la gestió de la LBP dirigides als professionals de l'atenció primària, mostrant una similitud considerable.[2]
Els problemes en l'atenció a la salut laboral són diferents. La direcció se centra principalment a assessorar el treballador amb LBP i abordar els problemes d'ajudar-lo a continuar treballant o tornar a la feina (RTW) després de la llista de malalts. Tanmateix, la LBP també és un tema important en l'atenció de la salut laboral a causa de la incapacitat laboral associada, la pèrdua de productivitat i la baixa per malaltia. Ara s'han publicat diverses directrius, o seccions de directrius, que tracten temes específics de la gestió en un entorn de salut laboral. Atès que l'evidència és internacional, s'esperaria que les recomanacions de diferents guies ocupacionals per a la LBP fossin més o menys semblants. Tanmateix, no està clar si les directrius compleixen els criteris de qualitat acceptats actualment.
Aquest document avalua críticament les directrius ocupacionals disponibles sobre la gestió de la LBP i compara les seves recomanacions d'avaluació i gestió.
Missatges principals
- En diversos països s'emeten directrius de salut laboral per millorar la gestió del mal d'esquena en un context laboral.
- Els defectes comuns d'aquestes directrius són l'absència d'una revisió externa adequada en el procés de desenvolupament, la manca d'atenció a les barreres organitzatives i les implicacions de costos i la manca d'informació sobre la independència dels editors i desenvolupadors.
- En general, les recomanacions d'avaluació de les directrius consistien en el triatge diagnòstic, la detecció de banderes vermelles i problemes neurològics i la identificació de possibles barreres psicosocials i laborals per a la recuperació.
- Hi ha un acord general sobre els consells que el mal d'esquena és una afecció autolimitada i que s'hauria d'encoratjar i recolzar la permanència a la feina o la tornada a la feina (gradual) primerenca, si cal amb funcions modificades.
Mètodes
Les directrius sobre la gestió de la salut laboral del LBP es van recuperar dels fitxers personals dels autors. La recuperació es va comprovar mitjançant una cerca de Medline utilitzant les paraules clau lumbàlgia, directrius i ocupacional fins a l'octubre de 2001 i comunicació personal amb experts en la matèria. Les polítiques havien de complir els criteris d'inclusió següents:
- Directrius dirigides a la gestió dels treballadors amb LBP (en entorns d'atenció a la salut laboral o abordant problemes laborals) o seccions separades de polítiques que tracten aquests temes.
- Les directrius estan disponibles en anglès o holandès (o traduïdes a aquests idiomes).
Els criteris d'exclusió eren:
- Directrius sobre prevenció primària (és a dir, prevenció abans de l'aparició dels símptomes) de la LBP relacionada amb el treball (per exemple, instruccions d'aixecament per als treballadors).
- Directrius clíniques per a la gestió de LBP en l'atenció primària. [2]
La qualitat de les directrius incloses es va avaluar mitjançant l'instrument AGREE, una eina genèrica dissenyada principalment per ajudar els desenvolupadors i usuaris de guies a avaluar la qualitat metodològica de les guies de pràctica clínica.[3]
L'instrument AGREE proporciona un marc per avaluar la qualitat de 24 ítems (taula 1), cadascun classificat en una escala de quatre punts. L'operació completa està disponible a www.agreecollaboration.org.
Dos revisors (BS i HH) van valorar de manera independent la qualitat de les directrius i després es van reunir per discutir els desacords i arribar a un consens sobre les puntuacions. Quan no es podien posar d'acord, un tercer revisor (MvT) va conciliar les diferències restants i va decidir les qualificacions. Per facilitar l'anàlisi d'aquesta revisió, les puntuacions es van transformar en variables dicotòmiques de si cada ítem de qualitat es va complir o no.
Les recomanacions d'avaluació es van resumir i es van comparar amb recomanacions sobre consells, tractament i estratègies de retorn al treball. Les directrius seleccionades es van caracteritzar i es van arribar a més pel que fa al comitè de directrius, la presentació del procediment, el grup objectiu i la mesura en què les recomanacions es basaven en l'evidència científica disponible. Tota aquesta informació es va extreure directament de les directrius publicades.
Implicacions de la política
- La gestió del mal d'esquena en l'atenció a la salut laboral ha de seguir les directrius basades en l'evidència.
- Les futures directrius ocupacionals per a la gestió del mal d'esquena i les actualitzacions d'aquestes directrius haurien de tenir en compte els criteris per al desenvolupament, la implementació i l'avaluació adequats dels enfocaments suggerits per la col·laboració AGREE.
Resultats
Selecció d'estudis
La nostra cerca va trobar deu directrius, però quatre es van excloure perquè tractaven de la gestió de la LBP a l'atenció primària,[15] anaven dirigides a l'orientació dels empleats malalts en general (no específicament la LBP),[16] estaven destinades a la prevenció primària de LBP a la feina,[17] o no estaven disponibles en anglès o holandès.[18] La selecció final, per tant, va consistir en les sis directrius següents, enumerades per data d'emissió:
(1) Canadà (Quebec). Un enfocament científic per a l'avaluació i la gestió dels trastorns de la columna vertebral relacionats amb l'activitat. Una monografia per a metges. Informe del grup de treball del Quebec sobre trastorns de la columna vertebral. Quebec Canadà (1987).[4]
(2) Austràlia (Victòria). Pautes per a la gestió dels empleats amb lumbàlgia compensable. Victorian WorkCover Authority, Austràlia (1996).[5] (Aquesta és una versió revisada de les directrius desenvolupades per la South Australian WorkCover Corporation l'octubre de 1993.)
(3) Estats Units. Guies de pràctica de medicina del treball. Col·legi Americà de Medicina Ocupacional i Ambiental. EUA (1997).[6]
(4) Nova Zelanda
(a) Activa i treballant! Gestió del mal d'esquena agut en el lloc de treball. Corporació de Compensació d'Accidents i Comitè Nacional de Salut. Nova Zelanda (2000).[7]
(b) Guia del pacient per a la gestió del dolor lumbar agut. Corporació de Compensació d'Accidents i Comitè Nacional de Salut. Nova Zelanda (1998).[8]
(c) Avalueu les banderes grogues psicosocials en el dolor lumbar agut. Corporació de Compensació d'Accidents i Comitè Nacional de Salut. Nova Zelanda (1997).[9]
(5) els Països Baixos. Directriu holandesa per a la gestió dels metges del treball dels empleats amb dolor lumbar. Associació Holandesa de Medicina del Treball (NVAB). Països Baixos (1999).[10]
(6) el Regne Unit
(a) Directrius de salut laboral per a la gestió del mal d'esquena en el treball recomanacions principals. Facultat de Medicina del Treball. Regne Unit (2000).[11]
(b) Directrius de salut laboral per a la gestió del mal d'esquena en el treball per als professionals. Facultat de Medicina del Treball. Regne Unit (2000).[12]
(c) Directrius de salut laboral per a la gestió del mal d'esquena en la revisió de l'evidència laboral. Facultat de Medicina del Treball. Regne Unit (2000).[13]
(d) El llibre posterior, l'oficina de papereria. Regne Unit (1996).[14]
Dues directrius (4 i 6) no es van poder avaluar independentment dels documents addicionals als quals es refereixen (4bc, 6bd), de manera que aquests documents també es van incloure a la revisió.
Avaluació de la qualitat de les directrius
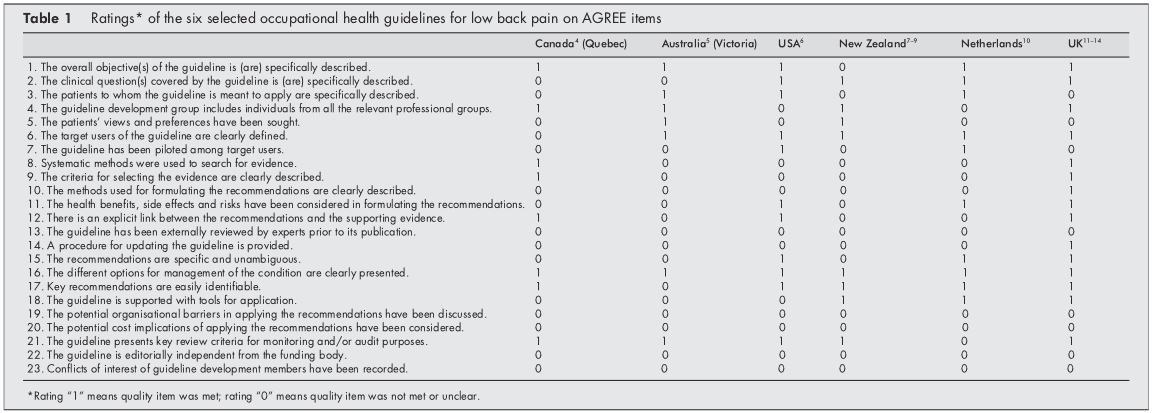
Inicialment, hi va haver un acord entre els dos revisors sobre 106 (77%) de les 138 puntuacions d'articles. Després de dues reunions, es va arribar al consens per a tots els ítems menys quatre, que va requerir l'adjudicació del tercer revisor. La taula 1 presenta les qualificacions finals.
Totes les directrius incloses presentaven les diferents opcions per gestionar la LBP en salut laboral. En cinc de les sis polítiques, es van descriure explícitament els objectius generals del procediment,[46, 1014] es van definir clarament els usuaris objectiu del sistema,[514] es van incloure recomanacions clau fàcilment identificables[4, 614] o una revisió crítica. es van presentar criteris amb finalitats de seguiment i auditoria.[49, 1114]
Els resultats de l'avaluació AGREE van mostrar que cap de les directrius va prestar prou atenció a les possibles barreres organitzatives i les implicacions de costos en la implementació de les recomanacions. Tampoc estava clar per a totes les directrius incloses si eren o no editorialment independents de l'òrgan de finançament i si hi havia o no conflictes d'interès per als membres dels comitès de desenvolupament de directrius. A més, no estava clar per a totes les directrius si els experts havien revisat externament les polítiques abans de la publicació. Només la directriu del Regne Unit descrivia clarament el mètode utilitzat per formular les recomanacions i preveia l'actualització de l'enfocament.[11]
Desenvolupament de les pautes
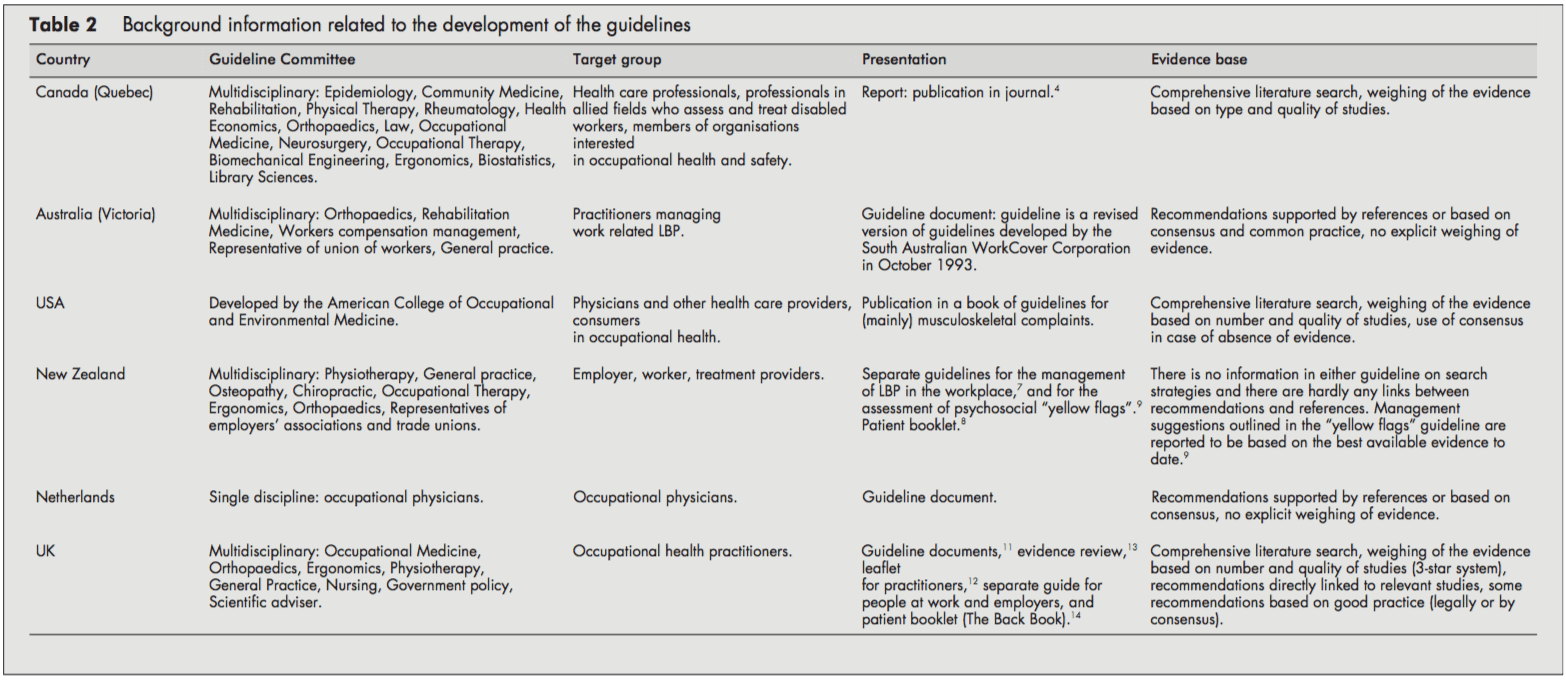
La taula 2 presenta informació de fons sobre el procés de desenvolupament de les directrius.
Els usuaris objectiu de les directrius eren metges i altres professionals sanitaris en l'àmbit de la salut laboral. Diverses polítiques també estaven dirigides a informar els empresaris, els treballadors [68, 11, 14] o els membres d'organitzacions interessades en la salut laboral.[4] La directriu holandesa només estava dirigida al metge de salut laboral.[10]
Els comitès de directrius encarregats de desenvolupar les directrius eren generalment multidisciplinaris, incloent disciplines com epidemiologia, ergonomia, fisioteràpia, medicina general, medicina del treball, teràpia ocupacional, ortopèdia i representants d'associacions empresarials i sindicats. Representants quiropràctics i osteopàtics formaven part del comitè de directrius de les directrius de Nova Zelanda.[79] El grup de treball del Quebec (Canadà) també va incloure representants de la medicina de rehabilitació, reumatologia, economia de la salut, dret, neurocirurgia, enginyeria biomecànica i biblioteconomia. En canvi, el comitè de directrius de la directriu holandesa estava format només per metges del treball.[10]
Les directrius es van publicar com un document separat,[4, 5, 10] com a capítol d'un llibre de text,[6] o com a diversos documents interrelacionats.[79, 1114]
Les directrius del Regne Unit[13], dels EUA[6] i del Canadà[4] van proporcionar informació sobre l'estratègia de cerca aplicada a la identificació de la literatura rellevant i a la ponderació de l'evidència. D'altra banda, les directrius holandeses[10] i australianes[5] recolzaven les seves recomanacions només amb referències. Les directrius de Nova Zelanda no van mostrar enllaços directes entre suggeriments i preocupacions [79]. El lector va ser referit a una altra literatura per obtenir informació de fons.
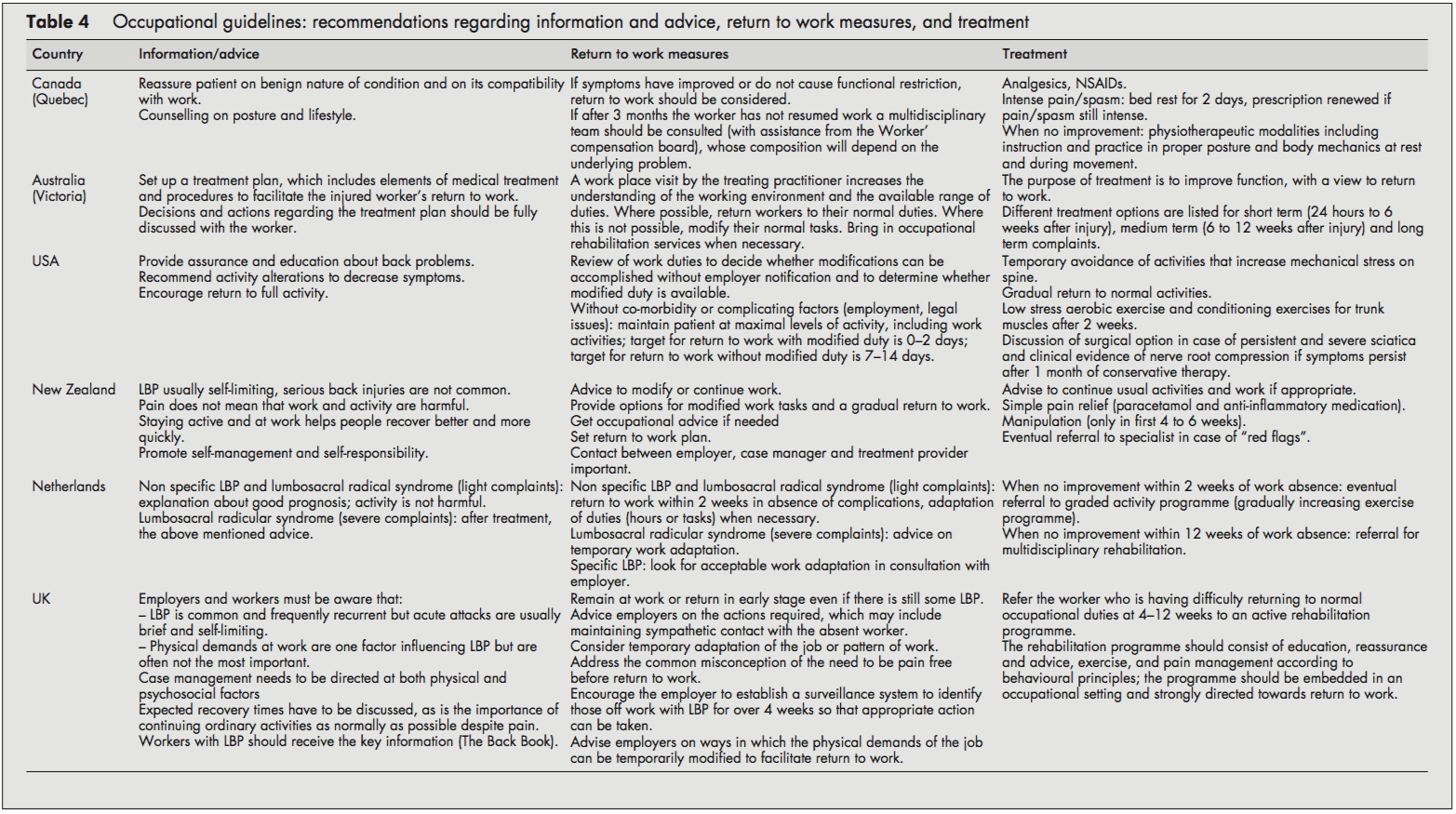
Població del pacient i recomanacions diagnòstiques
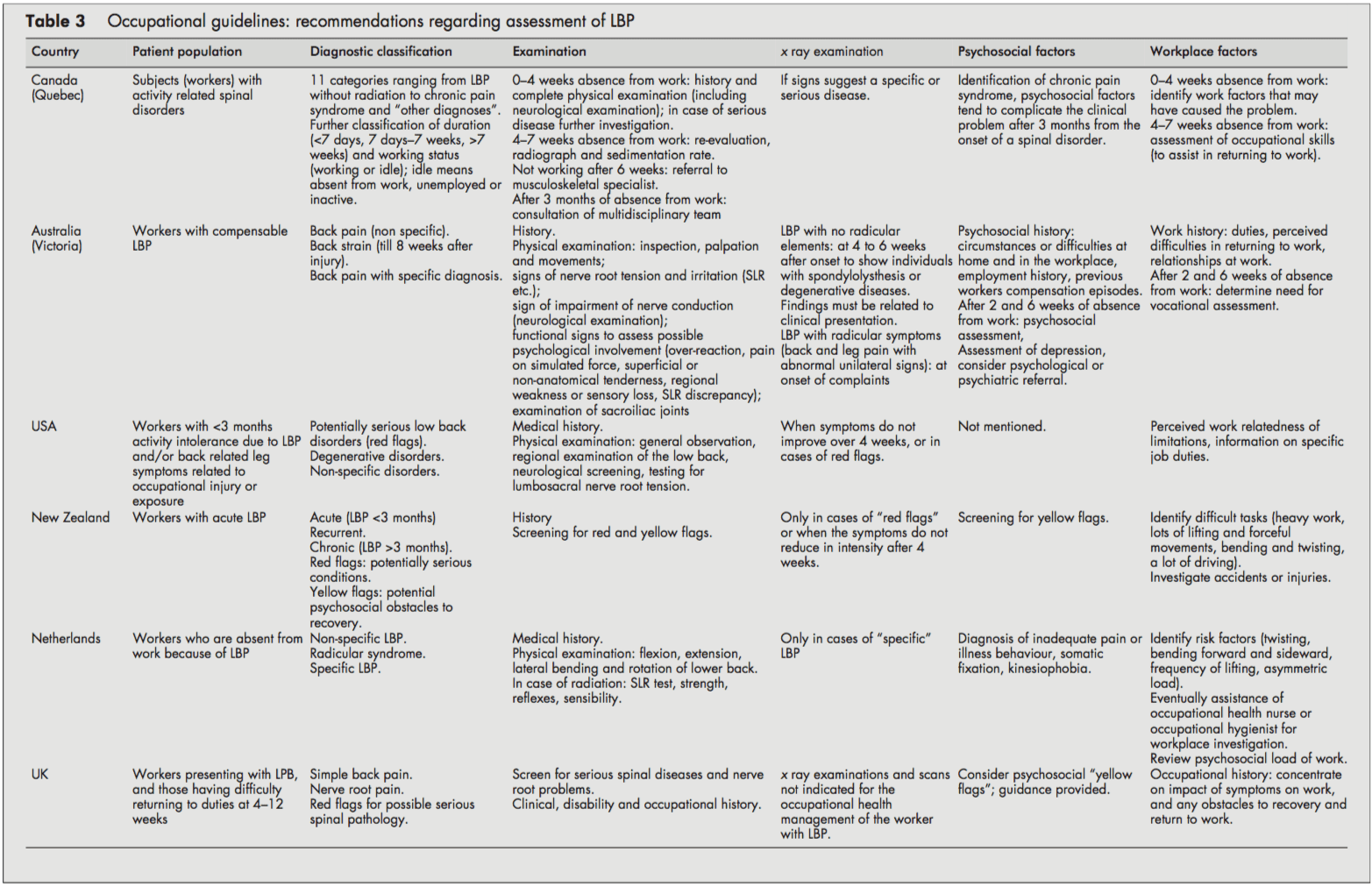
Tot i que totes les directrius es van centrar en els treballadors amb LBP, sovint no estava clar si tractaven amb LBP agut o crònic o ambdues coses. Sovint no es va definir el LBP agut i crònic i es van donar punts de tall (per exemple, <3 mesos). Normalment no estava clar si es referia a l'aparició dels símptomes o a l'absència del treball. Tanmateix, la directriu canadenca va introduir un sistema de classificació (agut/subagut/crònic) basat en la distribució de les reclamacions de trastorns de la columna per temps des de l'absència del treball.[4]
Totes les directrius distingien LBP específic i inespecífic. LBP específic es refereix a les condicions de bandera vermella potencialment greus com fractures, tumors o infeccions, i les directrius holandeses i del Regne Unit també distingeixen la síndrome radicular o el dolor de l'arrel nerviosa.[1013] Tots els procediments van ser coherents en les seves recomanacions per fer una història clínica i realitzar un examen físic, inclòs un cribratge neurològic. En els casos de sospita de patologia específica (bandera vermella), la majoria de les directrius recomanaven els exàmens de raigs X. A més, les directrius de Nova Zelanda i dels EUA també van recomanar un examen amb raigs X quan els símptomes no milloren després de quatre setmanes.[6, 9] La directriu del Regne Unit va indicar que els exàmens amb raigs X no estan indicats i no ajuden a la gestió de la salut laboral de les persones. el pacient amb LBP (distint de qualsevol indicació clínica).[1113]
La majoria de les directrius consideraven els factors psicosocials com a banderes grogues com a obstacles per a la recuperació que els proveïdors de salut haurien d'abordar. Les directrius de Nova Zelanda[9] i del Regne Unit [11, 12] van enumerar explícitament factors i van suggerir preguntes per identificar aquestes banderes grogues psicosocials.
Totes les directrius van abordar la importància de la història clínica identificant els factors físics i psicosocials del lloc de treball rellevants per a la LBP, incloses les exigències físiques del treball (manipulació manual, aixecament, flexió, torsió i exposició a vibracions de tot el cos), accidents o lesions i dificultats percebudes. a la tornada a la feina o a les relacions laborals. Les directrius holandeses i canadenques contenien recomanacions per dur a terme una investigació del lloc de treball[10] o una avaluació de les habilitats ocupacionals quan fos necessari.[4]
Resum de recomanacions per a l'avaluació de LBP
- Triage diagnòstic (LBP no específic, síndrome radicular, LBP específic).
- Exclou les banderes vermelles i el cribratge neurològic.
- Identificar factors psicosocials i possibles obstacles a la recuperació.
- Identificar factors del lloc de treball (físic i psicosocial) que puguin estar relacionats amb el problema de LBP i tornar al treball.
- Els exàmens de raigs X es restringeixen a casos sospitosos de patologia específica.
Recomanacions sobre informació i estratègies d'assessorament, tractament i retorn a la feina
La majoria de les directrius recomanaven tranquil·litzar l'empleat i proporcionar informació sobre la naturalesa autolimitada i el bon pronòstic del LBP. S'aconsellava amb freqüència fomentar el retorn a l'activitat ordinària de la manera més general possible.
D'acord amb la recomanació de tornar a l'activitat habitual, totes les directrius també van subratllar la importància de tornar a la feina el més ràpidament possible, fins i tot si encara hi ha algun LBP i, si cal, començar amb funcions modificades en casos més greus. Aleshores, les tasques laborals es podrien augmentar gradualment (hores i tasques) fins a arribar al retorn total al treball. Les directrius dels Estats Units i Holanda van proporcionar horaris detallats per tornar a la feina. L'enfocament holandès proposava tornar a la feina en dues setmanes amb una adaptació de les tasques quan fos necessari.[10] El sistema holandès també va subratllar la importància de la gestió del temps contingent sobre la tornada a la feina.[10] La directriu dels EUA proposava tots els intents de mantenir el pacient en els nivells màxims d'activitat, incloses les activitats laborals; Els objectius de durada de la discapacitat en termes de retorn al treball es van donar com a 02 dies amb funcions modificades i 714 dies si no s'utilitzen/estan disponibles els deures modificats.[6] En contrast amb els altres, la directriu canadenca recomanava tornar a la feina només quan els símptomes i les restriccions funcionals havien millorat.[4]
Les opcions de tractament recomanades amb més freqüència en totes les directrius incloses eren: medicació per alleujar el dolor,[5, 7, 8] programes d'exercici progressius gradualment[6, 10] i rehabilitació multidisciplinària.[1013] La directriu dels EUA va recomanar la derivació en un termini de dues setmanes a un programa d'exercicis que consistia en exercicis aeròbics, exercicis de condicionament per als músculs del tronc i quota d'exercici.[6] La directriu holandesa va recomanar que si no hi ha cap progrés en les dues setmanes d'absència laboral, els treballadors haurien de ser referits a un programa d'activitats graduades (exercicis que augmenten gradualment) i, si no hi ha millora en quatre setmanes, a un programa de rehabilitació multidisciplinari.[10] ] La directriu del Regne Unit va recomanar que els treballadors que tinguin dificultats per tornar a les tasques laborals habituals abans de les 412 setmanes s'hagin de derivar a un programa de rehabilitació actiu. Aquest programa de rehabilitació hauria d'incloure educació, tranquil·litat i consells, un programa d'exercicis vigorosos i progressius, i el control del dolor d'acord amb els principis de conducta; hauria d'estar integrat en un entorn laboral i dirigit fermament cap a la tornada al treball.[11-13] A les directrius del Canadà i Austràlia [4, 5] es van presentar llistes extenses de possibles opcions de tractament [XNUMX, XNUMX], tot i que la majoria d'aquestes no es van basar. sobre l'evidència científica.
Resum de recomanacions sobre informació, assessorament, mesures de retorn a l'ocupació i tractament en treballadors amb LBP
- Tranquil·leu el treballador i proporcioneu informació adequada sobre la naturalesa autolimitada i el bon pronòstic del LBP.
- Aconselleu al treballador que continuï amb les activitats ordinàries o que torni a fer exercici i treball habitual el més aviat possible, encara que encara hi hagi dolor.
- La majoria dels treballadors amb LBP tornen a les tasques més o menys habituals amb força rapidesa. Considereu adaptacions temporals de les tasques laborals (hores/tasques) només quan sigui necessari.
- Quan un treballador no torna a la feina en un termini de 212 setmanes (hi ha una variació considerable en l'escala de temps en diferents directrius), remet-lo a un programa d'exercicis que augmenti gradualment o a una rehabilitació multidisciplinària (exercicis, educació, tranquil·litat i gestió del dolor seguint principis de conducta). ). Aquests programes de rehabilitació
ha d'estar incrustat en un entorn ocupacional.
Discussion
La gestió del dolor lumbar en un entorn de salut laboral ha d'abordar la relació entre les queixes lumbars i el treball i desenvolupar estratègies orientades a una tornada segura al treball. Aquesta revisió va comparar les directrius de salut laboral disponibles de diversos països. Les polítiques poques vegades s'indexen a Medline, de manera que quan cercàvem directrius, ens havíem de basar principalment en fitxers personals i comunicació personal.
Aspectes de qualitat i procés de desenvolupament de les directrius
L'avaluació de l'instrument AGREE [3] va mostrar algunes diferències en la qualitat de les pautes revisades, que poden reflectir, en part, la variació de les dates de desenvolupament i publicació de les directrius. La directriu canadenca, per exemple, es va publicar a 1987 i la directriu australiana a 1996. [4, 5] Les altres directrius van ser més recents i van incorporar una base d'evidència més àmplia i una metodologia més actualitzada de guia.
Diversos defectes comuns relacionats amb el procés de desenvolupament de les directrius es van mostrar mitjançant l'avaluació de l'instrument AGREE. En primer lloc, és important aclarir si una directriu és independentment independent del grup de finançament i si hi ha conflictes d'interès per als membres de la comissió directriu. Cap de les pautes incloses clarament va informar aquests problemes. A més, la revisió externa reportada de la guia per part d'experts clínics i metodològics abans de la publicació tampoc no tenia totes les pautes incloses en aquesta revisió.
Diverses directrius proporcionen informació completa sobre la manera en què es va buscar i traduir les recomanacions pertinents. [4, 6, 11, 13] Altres directrius van recolzar les seves recomanacions per referències, [5, 7, 9, 10], però això no permet avaluar la robustesa de les pautes o les seves recomanacions.
Les directrius depenen de l'evidència científica, que canvia al llarg del temps, i és sorprenent que només hi hagi una pauta per a futures actualitzacions. [11, 12] Possiblement hi hagi actualitzacions planificades per a les altres directrius, però no s'expressen explícitament serà una actualització futura no vol dir que es produeixi realment). Aquesta manca d'informes també pot ser veritable per a altres criteris d'AGREE que calculem negativament. L'ús del marc AGREE com a guia, tant per al desenvolupament com per a la presentació de pautes, hauria d'ajudar a millorar la qualitat de les pautes futures.
Avaluació i gestió de LBP
Els procediments de diagnòstic recomanats a les guies de salut laboral eren en gran mesura similars a les recomanacions de les guies clíniques,[2] i, lògicament, la diferència principal era l'èmfasi en abordar els problemes laborals. Els mètodes reportats per abordar els factors del lloc de treball en l'avaluació de la LBP d'un treballador individual es refereixen a la identificació de tasques difícils, factors de risc i obstacles per a la tornada a la feina per historial laboral. Òbviament, aquests obstacles per a la tornada a la feina no només es refereixen a factors de càrrega física, sinó també problemes psicosocials relacionats amb el treball pel que fa a les responsabilitats, la cooperació amb els companys de feina i l'ambient social en el lloc de treball.[10] La detecció de banderes grogues psicosocials relacionades amb el treball pot ajudar a identificar aquells treballadors que corren risc de patir dolor crònic i discapacitat.[1113]
Una característica potencialment important de les directrius és que eren consistents quant a les seves recomanacions per tranquil·litzar l'empleat amb LBP, i encoratjar i donar suport al retorn al treball, fins i tot amb alguns símptomes persistents. Hi ha consens general que la majoria dels treballadors no han d'esperar fins que estiguin completament lliures de dolor abans de tornar a treballar. Les llistes d'opcions de tractament proporcionades per les directrius canadenques i australianes poden reflectir la manca d'evidència en aquest moment, [4, 5] deixant als usuaris les pautes per triar per si mateixes. No obstant això, és discutible si aquestes llistes realment contribueixen a millorar l'atenció i, al nostre parer, les recomanacions de guia han de basar-se en proves científiques sòlides.
Les directrius ocupacionals dels Estats Units, Holanda i Regne Unit[6, 1013] recomanen que el tractament multidisciplinari actiu sigui la intervenció més prometedora per a la tornada a la feina, i això està recolzat per una forta evidència dels ECA.[19, 20] No obstant això, encara hi ha més investigació. necessaris per identificar el contingut i la intensitat òptims d'aquests paquets de tractament.[13, 21]
Malgrat algunes evidències d'una contribució dels factors del lloc de treball en l'etiologia de la LBP,[22] falten enfocaments sistemàtics per a les adaptacions al lloc de treball i no s'ofereixen com a recomanacions a les directrius. Potser això representa una falta de confiança en l'evidència sobre l'impacte global dels factors del lloc de treball, una dificultat de traducció en orientació pràctica o perquè aquests problemes es confonen amb la legislació local (que es va insinuar a la directriu del Regne Unit[11]). Pot ser que la intervenció d'ergonomia participativa, que proposa consultes amb el treballador, l'empresari i un ergonomista, esdevingui una intervenció útil de retorn a la feina.[23, 24] El valor potencial d'apropar tots els actors[25, 1113]. XNUMX] es va subratllar a les directrius neerlandeses i del Regne Unit,[XNUMX] però cal una avaluació addicional d'aquest enfocament i la seva implementació.
Desenvolupament de pautes de futur en atenció de salut laboral
L'objectiu d'aquesta revisió era donar una visió general i una avaluació crítica de les pautes ocupacionals per a la gestió de LBP. La valoració crítica de les pautes és per ajudar a dirigir el desenvolupament futur i les actualitzacions planificades de les guies. En el camp emergent de la metodologia de les pautes, considerem totes les iniciatives passades com a lloables; reconeixem la necessitat d'orientació clínica i apreciem que les directrius dels desenvolupadors no poden esperar que la investigació proporcioni tota la metodologia i l'evidència que es requereix. No obstant això, hi ha marge de millora i les pautes i actualitzacions futures haurien de considerar els criteris per al correcte desenvolupament, implementació i avaluació de directrius tal com suggereix la col·laboració AGREE.
La implementació de les directrius està fora de l'abast d'aquesta revisió, però es va observar que cap dels documents de guia descrivia específicament les estratègies d'implementació, per la qual cosa no sabem fins a quin punt els grups objectiu es van poder assolir i quins efectes podrien haver tingut . Aquesta pot ser una àrea fructífera per a futures investigacions.
La mateixa existència d'aquestes directrius de salut laboral mostra que les guies clíniques d'atenció primària existents per a LBP2 es consideren inadequades o insuficients per a l'atenció a la salut laboral. Hi ha una clara percepció internacional que les necessitats del treballador que pateix mal d'esquena estan intrínsecament vinculades a una varietat de qüestions ocupacionals no cobertes per l'orientació habitual d'atenció primària i, en conseqüència, la pràctica. El que es desprèn és que, malgrat els defectes metodològics, s'observa un acord considerable sobre una sèrie d'estratègies fonamentals de salut laboral per a la gestió del treballador amb mal d'esquena, algunes de les quals són innovadores i desafien els punts de vista anteriors. Hi ha acord sobre el missatge fonamental que la pèrdua prolongada del treball és perjudicial i que s'ha d'encoratjar i facilitar el retorn anticipat al treball; no cal esperar a la resolució completa dels símptomes. Tot i que les estratègies recomanades varien una mica, hi ha un acord considerable sobre el valor de la tranquil·litat i l'assessorament positius, la disponibilitat de treball modificat (temporal), l'abordatge dels factors del lloc de treball (aconseguir que tots els actors participin) i la rehabilitació dels treballadors amb dificultats per tornar a la feina.
Agraïments
Aquest estudi va ser recolzat pel Consell Holandès d'Assegurances de Salut (CVZ), concedeix el DPZ no. 169 / 0, Amstelveen, Països Baixos. Actualment, JB Staal treballa al Departament d'Epidemiologia de la Universitat de Maastricht, PO Box 616 6200 MD Maastricht, Països Baixos. W van Mechelen també forma part del Centre d'Investigació en Activitat Física, Treball i Salut, Body @ work TNO-VUmc.
En conclusió, Els símptomes del dolor lumbar són un dels problemes de salut més freqüents associats amb lesions laborals. A causa d'això, s'han establert diverses pautes de salut laboral per a la gestió del dolor lumbar. La cura quiropràctica, entre altres mètodes de tractament, pot ser utilitzada per ajudar al pacient a trobar alleujament del seu LBP. A més, l'article anterior demostra la seguretat i l'efectivitat d'una varietat d'opcions de tractament tradicionals i alternatives en el diagnòstic, el tractament i la prevenció de diversos casos de mal d'esquena baixa. No obstant això, es requereixen estudis de recerca addicionals per determinar correctament l'eficiència de cada mètode de tractament individual. Informació referenciada pel Centre Nacional d'Informació sobre Biotecnologia (NCBI). L'abast de la nostra informació es limita a la quiropràctica ia les lesions i lesions de la columna vertebral. Per discutir el tema, si us plau, no dubteu a preguntar al doctor Jiménez o posar-vos en contacte amb nosaltres 915-850-0900 .
Comissariada pel Dr. Alex Jiménez
Temes addicionals: Dolors d'esquena
Segons les estadístiques, aproximadament un 80% de les persones experimentarà símptomes de mal d'esquena almenys una vegada al llarg de la seva vida útil. Mal d'esquena és una queixa comuna que pot resultar a causa d'una varietat de lesions i / o condicions. Moltes vegades, la degeneració natural de la columna vertebral amb l'edat pot causar dolor d'esquena. Discs hernats es produeix quan el centre suau i gelat d'un disc intervertebral empeny a través d'una llàgrima en el seu anell exterior del cartílag, comprimint i irritant les arrels nervioses. Les hèrnies discals solen ocórrer al llarg de l'esquena inferior o columna vertebral lumbar, però també poden aparèixer al llarg de la columna vertebral cervical o del coll. L'embassament dels nervis que es troben a la part baixa de l'esquena a causa d'una lesió i / o un estat agreujat poden provocar símptomes de ciàtica.

TEMA IMPORTANT EXTRA: Tractament del dolor de la migranya
MÉS TEMES: EXTRA EXTRA: El Paso, Tx | Atletes
En blanc
referències
2. Koes BW, van Tulder MW, Ostelo R, et al. Directrius clíniques per a la gestió del dolor lumbar en l'atenció primària: internacional
comparació. Columna vertebral 2001; 26: 2504-14.
3. La col·laboració D'ACORD. Avaluació de Recerca de Directrius i
Instrument d'avaluació, www.agreecollaboration.org.
4. Spitzer WO, Leblanc FE, Dupuis M. Aproximació científica al
avaluació i gestió de trastorns de la columna vertebral relacionats amb l’activitat. Una monografia per a metges. Informe del grup de treball del Quebec sobre trastorns de la columna vertebral. Columna vertebral 1987; 12 (supl 7S): 1 59.
5. Victorian WorkCover Authority. Directrius per a la gestió dels treballadors amb dolor lumbar compensable. Melbourne: Victorian WorkCover Authority, 1996.
6. Harris JS. Directrius de pràctica de medicina ocupacional. Beverly, MA: OEM Press, 1997.
7. Corporació de Compensació d'Accidents i Comitè Nacional de Salut. Actiu i treballant! Gestió del dolor lumbar agut en el lloc de treball. Wellington, Nova Zelanda, 2000.
8. Corporació de Compensació d'Accidents i Comitè Nacional de Salut, Ministeri de Salut. Guia del pacient per a la gestió aguda del dolor lumbar. Wellington, Nova Zelanda, 1998.
9. Kendall, Linton SJ, CJ principal. Guia per avaluar les banderes grogues psicosocials en el dolor lumbar agut. Factors de risc de discapacitat a llarg termini i pèrdua de feina. Wellington, Nova Zelanda, Corporació d'Assegurances de Rehabilitació i Compensació d'Accidents de Nova Zelanda i el Comitè Nacional de Salut, 1997.
10. Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde (Associació Holandesa de Medicina del Treball, NVAB). Handelen van de bedrijfsarts bij werknemers es va reunir amb la llar-rugby. Richtlijnen voor Bedrijfsartsen. [Guia holandesa per a la gestió de metges ocupacionals d'empleats amb baix mal d'esquena]. Abril 1999.
11. Carter JT, Birell LN. Directrius de salut laboral per al tractament del dolor lumbar a la feina: recomanacions principals. Londres: Facultat de Medicina del Treball, 2000 (www.facoccmed.ac.uk).
12. Pautes de salut laboral per al tractament del dolor lumbar a la feina - fulletó per als professionals. Londres: Facultat de Medicina del Treball, 2000 (www.facoccmed.ac.uk).
13. Waddell G, Burton AK. Pautes de salut laboral per al control del dolor lumbar a la feina revisió de proves. Occup Med 2001; 51: 124-35.
14. Roland M, et al. El llibre posterior. Norwich: The Stationery Office, 1996.
15. ICSI. Guia d'atenció sanitària. Dolor lumbar adult. Institut per a la Integració de Sistemes Clíniques, 1998 (www.icsi.org/guide/).
16. Kazimirski JC. Resum de la política CMA: el paper del metge per ajudar els pacients a tornar al treball després d’una malaltia o una lesió. CMAJ 1997; 156: 680A 680C.
17. Yamamoto S. Pautes sobre la prevenció del dolor lumbàlgic al lloc de treball. Notificació de l’oficina d’estàndards laborals, núm. 57. Salut industrial 1997; 35: 143-72.
18. INSERM. Les Lombalgies en milieu professionel: quel facteurs de risc i quelle prevenció? [Dolor lumbar en el lloc de treball: factors de risc i prevenció]. París: les edicions INSERM, Sintesi bibliogràfica realitza a la demanda de la CANAM, 2000.
19. Lindstro? M I, Ohlund C, Eek C, et al. L’efecte de l’activitat graduada en pacients amb dolor lumbar subagut: un estudi clínic prospectiu aleatori amb un enfocament conductual de condicionament operant. Fisioteràpia 1992; 72: 279–93.
20. Karjalainen K, Malmivaara A, van Tulder M, et al. Rehabilitació biopsicosocial multidisciplinària per al dolor lumbar subagut en adults en edat de treballar: una revisió sistemàtica en el marc del grup de revisió de la col·laboració de Cochrane. Columna vertebral 2001; 26: 262-9.
21. Staal JB, Hlobil H, van Tulder MW, et al. Intervencions de retorn al treball per al mal d'esquena: revisió descriptiva de continguts i conceptes de mecanismes de treball. Sports Med 2002; 32: 251-67.
22. Hoogendoorn WE, van Poppel MN, Bongers PM, et al. La càrrega física durant el treball i el temps lliure com a factors de risc per al mal d'esquena. Scand J Work Environ Health 1999; 25: 387-403.
23. Loisel P, Gosselin L, Durand P, et al. Un assaig clínic aleatoritzat basat en la població sobre el tractament del dolor d’esquena. Columna vertebral 1997; 22: 2911-18.
24. Loisel P, Gosselin L, Durand P, et al. Implementació d’un programa d’ergonomia participativa en la rehabilitació de treballadors que pateixen mal d’esquena subagut. Appl Ergon 2001; 32: 53-60.
25. Frank J, Sinclair S, Hogg-Johnson S, et al. Prevenció de la discapacitat pel dolor lumbar relacionat amb el treball. Les noves proves donen noves esperances, si només podem aconseguir que tots els jugadors s’enfrontin. CMAJ 1998; 158: 1625-31.