by Dr Alex Jiménez | Mal d'esquena, Quiropràctica, Dolors d'esquena crònics, Dolor crònic, salut, Disc herniat, Dolor dorsal baix, el mal de coll, Ciàtica, Dolor de nervi ciàtic, Escoliosi, Higiene bucal, Cura espinal, Treatments, Wellness
La malaltia degenerativa del disc és un terme general per a una afecció en què el disc intervertebral danyat causa dolor crònic, que pot ser dolor lumbar a la columna lumbar o dolor cervical a la columna cervical. No és una "malaltia" per si mateixa, sinó en realitat un desglossament d'un disc intervertebral de la columna vertebral. El disc intervertebral és una estructura en la qual s’ha centrat molta atenció recentment, a causa de les seves implicacions clíniques. Els canvis patològics que es poden produir en la degeneració del disc inclouen la fibrosi, l’estrenyiment i la dessecació del disc. També es poden produir diversos defectes anatòmics al disc intervertebral, com ara esclerosi de les plaques finals, fissuració i degeneració mucinosa de l’anell i la formació d’osteòfits.
El mal d’esquena i el coll al coll són problemes epidemiològics importants, que es creu que estan relacionats amb canvis degeneratius del disc. El dolor d'esquena és la segona causa principal de la visita al metge als EUA. Es calcula que al voltant del 80% dels adults dels Estats Units pateixen mal d’esquena al menys una vegada durant la seva vida. (Modic, Michael T. i Jeffrey S. Ross) Per tant, es requereix una comprensió completa de la malaltia degenerativa del disc per gestionar aquesta condició comuna.
Anatomia d’estructures relacionades
Anatomia de la columna vertebral
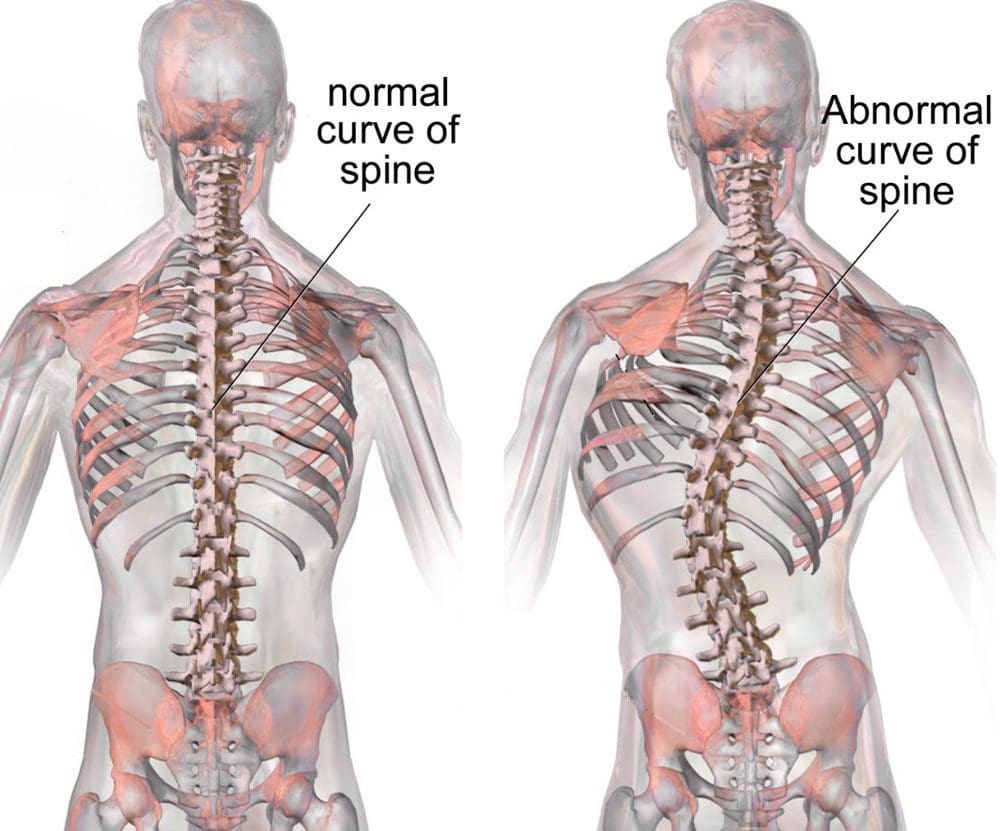
La columna vertebral és l’estructura principal, que manté la postura i dóna lloc a diversos problemes amb els processos de malaltia. La columna vertebral està composta per set vèrtebres cervicals, dotze vèrtebres toràcics, cinc vèrtebres lumbars i vèrtebres sacrals i coccegeus fusionats. L’estabilitat de la columna vertebral es manté per tres columnes.
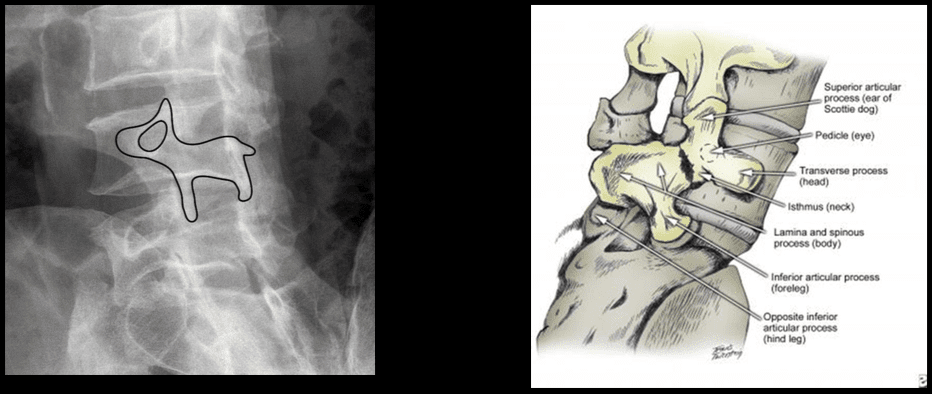
La columna anterior està formada pel lligament longitudinal anterior i la part anterior del cos vertebral. La columna mitjana està formada per la part posterior del cos vertebral i el lligament longitudinal posterior. La columna posterior consisteix en un arc posterior del cos que té processos transversals, làmines, facetes i processos espinosos. ("Malaltia degenerativa del disc: antecedents, anatomia, fisiopatologia")
Anatomia del disc intervertebral
El disc intervertebral es troba entre dos cossos vertebrals adjacents a la columna vertebral. Aproximadament la quarta part de la longitud total de la columna vertebral està formada per discs intervertebrals. Aquest disc forma una articulació fibrocartilaginosa, també anomenada articulació simfisis. Permet un lleuger moviment a les vèrtebres i manté les vèrtebres juntes. El disc intervertebral es caracteritza per resistir a la tensió i resistir a la compressió. Un disc intervertebral es compon principalment de tres parts; nucli gelatinós intern pulposus, fibre anul·lós exterior i plaques cartílags situades superior i inferior a la unió dels cossos vertebrals.
Nucleus pulposus és la part interior que és gelatinosa. Consta de proteoglicà i gel d’aigua units per fibres de col·lagen i elastina tipus II disposades de manera fluixa i irregular. L’aggrecan és el principal proteoglicà que es troba al nucli pulposus. Comprèn aproximadament el 70% del nucli pulposus i gairebé el 25% de l'annulus fibrosus. Pot retenir aigua i proporciona les propietats osmòtiques necessàries per resistir la compressió i actuar com a amortidor. Aquesta elevada quantitat d’aggrecan en un disc normal permet que el teixit suporti compressions sense col·lapsar-se i les càrregues es distribueixen per igual al anul·lus fibrosus i el cos vertebral durant els moviments de la columna vertebral. (Wheater, Paul R, et al.)
La part exterior s’anomena annulus fibrosus, que presenta abundants fibres de col·lagen tipus I disposades en forma de capa circular. Les fibres de col·lagen es desenvolupen de manera obliqua entre les làmines de l’ànulus en direccions alternatives donant-li la capacitat de resistir la resistència a la tracció. Els lligaments circumferencials reforcen l’anul·lus fibrosus perifèricament. En l'aspecte anterior, un lligament gruixut reforça encara més l'anulus fibrosus i un lligament més prim reforça el costat posterior. (Choi, Yong-Soo)
Normalment, hi ha un disc entre cada parell de vèrtebres, excepte entre atles i eixos, que són la primera i la segona vèrtebra cervical del cos. Aquests discos es poden moure al voltant de 6? en tots els eixos de moviment i rotació al voltant de cada eix. Però aquesta llibertat de moviment varia entre les diferents parts de la columna vertebral. Les vèrtebres cervicals tenen un major abast de moviment, ja que els discos intervertebrals són més grans i hi ha una superfície còncava ampla inferior i convexa superior concava. També tenen juntes facetals alineades transversalment. Les vèrtebres toràciques tenen el rang mínim de moviment en flexió, extensió i rotació, però tenen flexió lateral lliure ja que s’uneixen a la caixa toràcica. Les vèrtebres lumbars tenen una bona flexió i extensió, de nou, perquè els seus discos intervertebrals són grans i els processos espinosos es localitzen posteriorment. Tanmateix, la rotació lumbar lateral és limitada perquè les articulacions de les facetes estan situades sagitalment. ("Malaltia del disc degeneratiu: antecedents, anatomia, fisiopatologia")
Subministrament de sang
El disc intervertebral és una de les estructures avasculars més grans del cos amb capil·lars que acaben a les plaques finals. Els teixits obtenen nutrients dels vasos de l'os subcondral que es troben adjacents al cartílag hialí a la placa final. Aquests nutrients, com l’oxigen i la glucosa, es transporten al disc intervertebral mitjançant una simple difusió. ( Disc intervertebral Columna vertebral Orthobullets.Com )
Subministrament nerviós
La innervació sensorial dels discos intervertebrals és complexa i varia segons la ubicació a la columna vertebral. Es creu que la transmissió sensorial està mediada per la substància P, calcitonina, VIP i CPON. El nervi vertebral sinu, que sorgeix del gangli de l’arrel dorsal, innerva les fibres superficials de l’anell. Les fibres nervioses no s’estenen més enllà de les fibres superficials.
Els discs intervertebrals lumbars també es subministren a l’aspecte posterolateral amb branques del rami primari ventral i del rami gris comunicants prop de la seva unió amb el rami primari ventral. Els aspectes laterals dels discos són subministrats per branques de rami comunicants. Alguns dels rami comunicants poden creuar els discs intervertebrals i quedar incrustats al teixit connectiu, que es troba profundament en l’origen del psoas. (Palmgren, Tove, et al.)
Les discs intervertebrals cervicals també es subministren a l’aspecte lateral per branques del nervi vertebral. Els nervis vertebrals del sinu cervical també es va trobar que tenien un curs ascendent al canal vertebral que subministrava el disc en el seu punt d’entrada i el de dalt. (BOGDUK, NIKOLAI, et al.)
Fisiopatologia de la malaltia degenerativa del disc
Aproximadament el 25% de les persones abans dels 40 anys presenten canvis degeneratius del disc en algun nivell. Més de 40 anys, les proves d’MRI mostren canvis en més del 60% de les persones. (Suthar, Pokhraj) Per tant, és important estudiar el procés degeneratiu dels discos intervertebrals, ja que s’ha trobat que degenera més ràpidament que qualsevol altre teixit connectiu del cos, donant lloc a mal d’esquena i coll. Els canvis en tres discos intervertebrals estan associats a canvis en el cos i les articulacions vertebrals que suggereixen un procés progressiu i dinàmic.
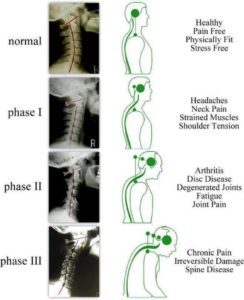
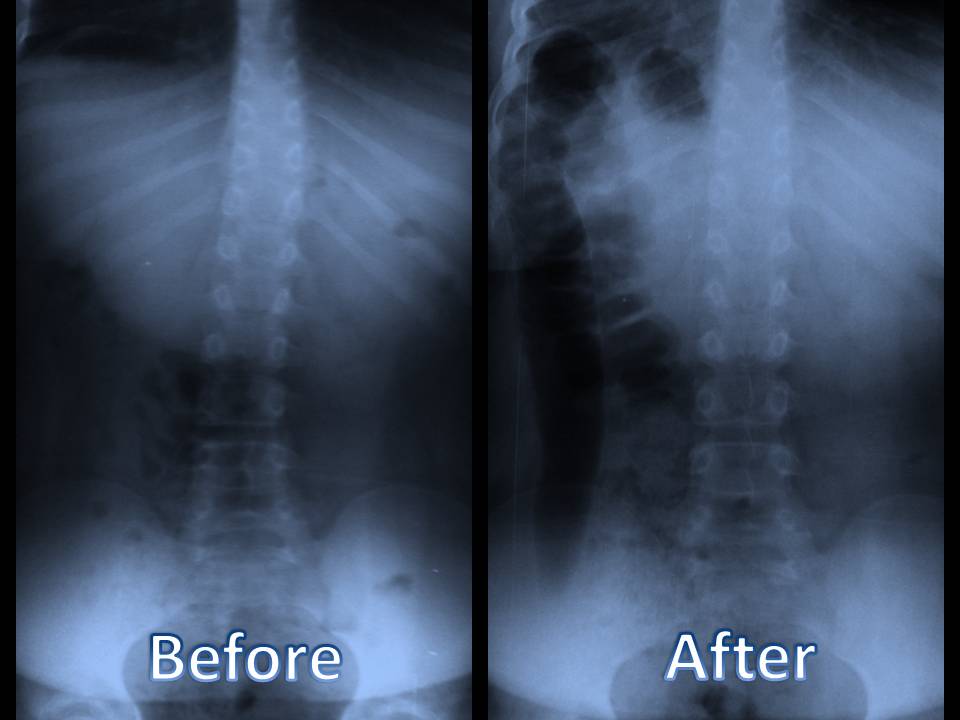
Segons Kirkaldy-Willis i Bernard, el procés degeneratiu dels discos intervertebrals s'ha dividit en tres etapes, anomenada "cascada degenerativa". Aquestes etapes poden superposar-se i es poden produir al llarg de dècades. Tot i això, no és possible identificar aquestes fases clínicament a causa de la superposició de símptomes i signes.
Etapa 1 (Fase de degeneració)
Aquesta etapa es caracteritza per la degeneració. Hi ha canvis histològics, que mostren llàgrimes i fissures circumferencials al anul·lus fibrosus. Aquestes llàgrimes circumferencials poden convertir-se en llàgrimes radials i perquè l'anulus pulposus està ben innervat, aquestes llàgrimes poden causar mal d'esquena o mal de coll localitzat i amb moviments dolorosos. Degut a un traumatisme repetit als discos, les plaques finals poden separar-se provocant una interrupció del subministrament de sang al disc i, per tant, privar-lo del seu subministrament de nutrients i l'eliminació de residus. L’anul·lus pot contenir micro-fractures en les fibril·les de col·lagen, que es poden veure a la microscòpia electrònica i una exploració RMN pot revelar la dessecació, l’aprofitament del disc i una zona d’alta intensitat a l’anul·lus. Les articulacions facetes poden mostrar una reacció sinovial i poden causar dolor sever amb sinovitis associada i incapacitat de moure l’articulació a les articulacions zigapofisals. És possible que aquests canvis no es produeixin necessàriament en totes les persones. (Gupta, Vijay Kumar, et al.)
El nucli pulposus també intervé en aquest procés, ja que es redueix la seva capacitat d’embussament d’aigua a causa de l’acumulació de proteoglicans canvats bioquímicament. Aquests canvis són produïts principalment per dos enzims anomenats metaloproteinasa-matriu-3 (MMP-3) i un inhibidor dels teixits de la metaloproteinasa-1 (TIMP-1). (Bhatnagar, Sushma i Maynak Gupta) El seu desequilibri condueix a la destrucció de proteoglicans. La reducció de la capacitat d’absorbir aigua condueix a una reducció de la pressió hidrostàtica al nucli pulposo i fa que les làmines anulars es fiblinin. D’aquesta manera es pot augmentar la mobilitat d’aquest segment i es pot provocar una tensió a la paret anular. Tots aquests canvis poden conduir a un procés anomenat desaminació anular i fissuració al anul·lus fibrosus. Es tracta de dos processos patològics separats i tots dos poden donar lloc a dolor, tendresa local, hipomobilitat, músculs contractats i moviments articulars dolorosos. Tot i això, l’examen neurològic en aquesta etapa sol ser normal.
Etapa 2 (Fase d'inestabilitat)
L’etapa de la disfunció és seguida d’una etapa d’inestabilitat, que pot resultar del deteriorament progressiu de la integritat mecànica del complex articular. Hi pot haver diversos canvis en aquesta fase, incloent-hi la interrupció i la resorció del disc, que poden provocar una pèrdua de l’altura de l’espai del disc. En aquesta fase també es poden produir diverses llàgrimes anulars amb canvis simultanis a les articulacions zagopofisis. Poden incloure la degeneració del cartílag i la laxitat càpsula facetària que condueix a subluxació. Aquests canvis biomecànics tenen com a resultat la inestabilitat del segment afectat.
Els símptomes que es veuen en aquesta fase són similars als que es veuen en la fase de disfunció, com ara "donar forma" a l'esquena, dolor en estar estancat durant períodes prolongats i una "captura" a l'esquena amb moviments. S’acompanyen de signes com moviments anormals a les articulacions durant la palpació i observen que la columna vertebral es mou o es desplaça cap a un costat després d’estar erecte durant un temps després de la flexió. (Gupta, Vijay Kumar et al.)
Etapa 3 (fase de reestabilització)
En aquesta tercera i última fase, la degeneració progressiva condueix a l'estrenyiment de l'espai de disc amb fibrosi i formació d'osteòfit i la transdiscalitat. El dolor derivat d’aquests canvis és greu en comparació amb les dues etapes anteriors, però poden variar entre individus. Aquesta reducció d'espai del disc pot tenir diverses implicacions en la columna vertebral. Això pot fer que el canal intervertebral s’estrengui en la direcció superior-inferior amb l’aproximació dels pedicles adjacents. Els lligaments longitudinals, que donen suport a la columna vertebral, també poden arribar a ser deficients en algunes àrees que condueixen a la laxitat i a la inestabilitat espinal. Els moviments de la columna vertebral poden provocar que el flavum del lligament es produeixi una subluxació del procés aricular superior. Això condueix finalment a una reducció de diàmetre en la direcció anteroposterior de l’espai intervertebral i l’estenosi dels canals de l’arrel nervi superior.
La formació d’osteòfits i hipertròfia de facetes es pot produir per l’alteració de la càrrega axial a la columna vertebral i els cossos vertebrals. Aquests es poden formar tant en processos articulars superiors com inferiors i els osteòfits poden sobresortir al canal intervertebral, mentre que les facetes hipertrofiades poden sobresortir al canal central. Es creu que els osteòfits es produeixen a partir de la proliferació del cartílag articular al perioste després del qual es sotmeten a una calcificació i ossificació endocondrals. Els osteòfits també es formen a causa dels canvis en la tensió d’oxigen i a causa dels canvis en la pressió del fluid a més dels defectes de distribució de la càrrega. Les osteòfits i la fibrosi periarticular poden produir articulacions rígides. Els processos articulars també poden orientar-se en sentit oblic provocant una retrospondilolistesi que condueix a l'estrenyiment del canal intervertebral, del canal radicular nerviós i del canal espinal. (KIRKALDY-WILLIS, WH et al.)
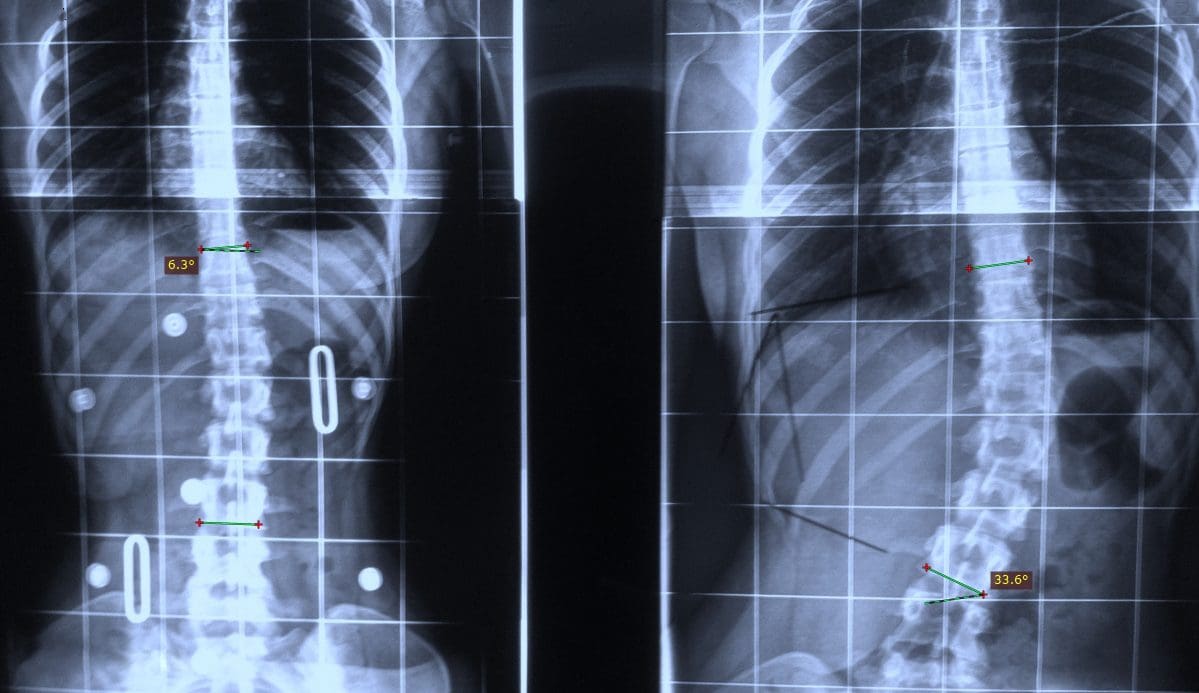
Tots aquests canvis condueixen a un mal d’esquena que disminueix amb la gravetat. Es poden presentar altres símptomes com un moviment reduït, tendresa muscular, rigidesa i escoliosi. Les cèl·lules mare sinovials i els macròfags intervenen en aquest procés alliberant factors de creixement i molècules de matriu extracel·lular, que actuen com a mediadors. S’ha trobat que l’alliberament de citocines està associat a totes les etapes i pot tenir implicacions terapèutiques en el desenvolupament del tractament futur.
Etiologia dels factors de risc de malalties degeneratives del disc
Envelliment i degeneració
És difícil diferenciar l’envelliment dels canvis degeneratius. Pearce et al han suggerit que l’envelliment i la degeneració representen etapes successives dins d’un mateix procés que es produeixen en tots els individus però a diferents ritmes. La degeneració del disc, però, es produeix sovint a un ritme més ràpid que l’envelliment. Per tant, es troba fins i tot en pacients en edat de treballar.
Sembla que hi ha una relació entre l'envelliment i la degeneració, però encara no s'ha establert cap causa diferenciada. S'han realitzat nombrosos estudis sobre nutrició, mort cel·lular i acumulació de productes matricials degradats i el fracàs del nucli. El contingut d’aigua del disc intervertebral disminueix amb l’edat creixent. Nucleus pulposus pot obtenir fissures que es poden estendre al anul·lus fibrosus. L’inici d’aquest procés es denomina condrosi inter vertebralis, que pot marcar l’inici de la destrucció degenerativa del disc intervertebral, les plaques finals i els cossos vertebrals. Aquest procés provoca canvis complexos en la composició molecular del disc i té seqüeles biomecàniques i clíniques que sovint poden produir un deteriorament substancial de l’individu afectat.
La concentració cel·lular a l’anell disminueix amb l’edat. Això es deu principalment a que les cèl·lules del disc estan sotmeses a senescència i perden la capacitat de proliferar. Altres causes relacionades de degeneració específica per edat dels discos intervertebrals inclouen la pèrdua de cèl·lules, la nutrició reduïda, la modificació post-translacional de les proteïnes de la matriu, l'acumulació de productes de molècules de matriu degradades i el fracàs per fatiga de la matriu. La disminució de la nutrició al disc central, que permet l'acumulació de productes de rebuig cel·lular i molècules de matriu degradades, sembla ser el canvi més important de tots aquests canvis. Això afecta la nutrició i provoca una caiguda del nivell de pH, que pot comprometre encara més la funció cel·lular i pot provocar la mort cel·lular. L’augment del catabolisme i la disminució de l’anabolisme de les cèl·lules senescents poden afavorir la degeneració. (Buckwalter, Joseph A.) Segons un estudi, hi havia més cèl·lules de senescència al nucli pulpos en comparació amb l’anell fibrosu i les hèrnies discals tenien més possibilitats de senescència cel·lular (Roberts, S. et al.)
Quan el procés d’envelliment continua durant un temps, les concentracions de condroitina 4 sulfat i condroitina 5 sulfat, fortament hidrofílica, disminueixen mentre augmenta la relació de sulfat de queratina a condroitina. El sulfat de queratà és lleugerament hidròfil i també té una tendència menor a formar agregats estables amb àcid hialurònic. Com que l’aggrecan es fragmenta i disminueix el seu pes molecular i el seu nombre, disminueix la viscositat i la hidrofilicitat del nucli pulposus. Els canvis degeneratius als discos intervertebrals són accelerats per la reducció de la pressió hidrostàtica del nucli pulposus i la disminució del subministrament de nutrients per difusió. Quan el contingut d’aigua de la matriu extracel·lular disminueix, també es reduirà l’altura del disc intervertebral. També es reduirà la resistència del disc a una càrrega axial. Com que la càrrega axial es transfereix directament a l'anulus fibrosus, les escletxes de l'anulus es poden trencar fàcilment.
Tots aquests mecanismes condueixen a canvis estructurals deguts a la malaltia degenerativa del disc. Degut al reduït contingut d’aigua en l’anul·lus fibrosus i la pèrdua de compliment associada, la càrrega axial es pot redistribuir a l’aspecte posterior de les facetes en lloc de la part anterior anterior i mitjana de les facetes. Això pot causar artritis de faceta, hipertròfia dels cossos vertebrals adjacents i esperons òssies o sobrecrements ossis, coneguts com a osteòfits, com a resultat de discos degeneratius. (Choi, Yong-Soo)
Genètica i Degeneració
S'ha trobat que el component genètic és un factor dominant en la malaltia degenerativa del disc. Estudis sobre bessons i estudis sobre ratolins han demostrat que els gens tenen un paper important en la degeneració del disc. (Boyd, Lawrence M., et al.) Els gens que codifiquen el col·lagen I, IX i XI, interleucina 1, aggrecan, receptor de vitamina D, matriu metaloproteinasa 3 (MMP 3) i altres proteïnes es troben entre els gens que són es suggereix que participa en malalties degeneratives del disc. Els polimorfismes dels al·lels 5 A i 6 A que es produeixen a la regió promotora de gens que regulen la producció de MMP 3 són un factor important per a l’augment de la degeneració del disc lumbar en la població gran. Les interaccions entre aquests diversos gens contribueixen significativament a la malaltia de degeneració de disc intervertebral en el seu conjunt.
Nutrició i degeneració
També es creu que la degeneració del disc es produeix a causa del fracàs del subministrament nutricional a les cèl·lules del disc intervertebral. A banda del procés normal d’envelliment, la deficiència nutricional de les cèl·lules discals es veu afectada per la calcificació de les plaques, el tabaquisme i l’estat nutricional general. La deficiència nutricional pot conduir a la formació d’àcid làctic juntament amb la baixa pressió d’oxigen associada. El baix pH resultant pot afectar la capacitat de les cèl·lules del disc de formar i mantenir la matriu extracel·lular dels discos i provoca la degeneració del disc intervertebral. Els discos degenerats no tenen la capacitat de respondre normalment a la força externa i poden provocar disrupcions fins i tot des de la més petita tensió posterior. (Taher, Fadi, et al.)
Els factors de creixement estimulen els condròcits i els fibroblasts per produir més quantitat de matriu extracel·lular. També inhibeix la síntesi de metaloproteinases matrius. Un exemple d'aquests factors de creixement inclou el factor de creixement transformant, el factor de creixement similar a la insulina i el factor de creixement bàsic del fibroblast. La matriu degradada es repara mitjançant un augment del nivell de factor de creixement transformador i el factor bàsic de creixement del fibroblast.
Medi ambient i degeneració
Tot i que tots els discos són de la mateixa edat, els discos que es troben als segments lumbars inferiors són més vulnerables als canvis degeneratius que els discs del segment superior. Això suggereix que no només l’envelliment, sinó també la càrrega mecànica, és un factor causant. Williams i Sambrook van definir l’associació entre la malaltia degenerativa del disc i els factors ambientals el 2011. (Williams, FMK i PN Sambrook) La forta càrrega física associada a la vostra ocupació és un factor de risc que té una certa contribució al disc. malaltia degenerativa. També hi ha la possibilitat que substàncies químiques causin degeneració del disc, com ara fumar, segons alguns estudis. (Batti, Michele C.) La nicotina ha estat implicada en estudis de bessons per provocar una alteració del flux sanguini al disc intervertebral, que condueix a la degeneració del disc. (BATTI, MICHELE C., et al.) A més, s’ha trobat una associació entre lesions ateroscleròtiques a l’aorta i el dolor lumbar que cita un vincle entre l’aterosclerosi i la malaltia degenerativa del disc. (Kauppila, LI) La gravetat de la degeneració del disc es va implicar en el sobrepès, l'obesitat, la síndrome metabòlica i l'augment de l'índex de massa corporal en alguns estudis. ( Estudi basat en la població sobre la degeneració de disc juvenil i la seva associació amb sobrepès i obesitat, dolor lumbar i estat funcional disminuït. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg 2011; 93 (7): 662 70)
Dolor en degeneració del disc (Dolor discogènic)
El dolor discogènic, que és un tipus de dolor nociceptiu, sorgeix dels nociceptors de l’anell fibrosu quan el sistema nerviós es veu afectat per la malaltia degenerativa del disc. Annulus fibrosus conté fibres nervioses immune reactives a la capa externa del disc amb altres productes químics com un polipèptid intestinal vasoactiu, un pèptid relacionat amb el gen de la calcitonina i la substància P. (KONTTINEN, YRJ T., et al.) Quan es produeixen canvis degeneratius en es produeixen els discos intervertebrals, es canvia l'estructura normal i la càrrega mecànica, cosa que provoca moviments anormals. Aquests nociceptors de disc es poden sensibilitzar anormalment als estímuls mecànics. El dolor també pot ser provocat per l’entorn de baix pH causat per la presència d’àcid làctic, que provoca una major producció de mediadors del dolor.
El dolor causat per malalties degeneratives del disc pot originar múltiples orígens. Es pot produir a causa del dany estructural, la pressió i la irritació dels nervis a la columna vertebral. El disc en si només conté unes quantes fibres nervioses, però qualsevol lesió pot sensibilitzar aquests nervis o els del lligament longitudinal posterior per provocar dolor. Es poden produir micro moviments a les vèrtebres, que poden provocar espasmes musculars reflexos perquè el disc es fa malbé i es desgasta amb la pèrdua de tensió i alçada. Els moviments dolorosos es produeixen perquè els nervis que subministren la zona estan comprimits o irritats per les articulacions i els lligaments de la faceta en el foramen que condueixen a mal de cames i esquena. Aquest dolor es pot agreujar per l’alliberament de proteïnes inflamatòries que actuen sobre els nervis al foramen o els nervis descendents del canal espinal.
Els exemplars patològics dels discos degeneratius, quan s’observen al microscopi, revelen que hi ha teixit de granulació vascularitzada i extenses innervacions a les fissures de la capa exterior del fibre anul·lular que s’estenen al nucli pulposus. L’àrea de teixit de granulació està infiltrada per mastocells abundants i contribueixen de forma invariable als processos patològics que en última instància condueixen al dolor discogènic. Aquests inclouen la neovascularització, la degeneració del disc intervertebral, la inflamació del teixit del disc i la formació de fibrosi. Les cèl·lules masts també alliberen substàncies, com el factor de necrosi tumoral i les interleucines, que poden indicar l’activació d’algunes vies que tenen un paper important en la causa d’esquena. Altres substàncies que poden desencadenar aquestes vies són la fosfolipasa A2, que es produeix a partir de la cascada d’àcid araquidònic. Es troba en concentracions augmentades al terç exterior de l’anul·lus del disc degeneratiu i es creu que estimula els nociceptors ubicats allà per alliberar substàncies inflamatòries per desencadenar dolor. Aquestes substàncies provoquen lesions axonals, edema intraneural i desmielinació. (Brisby, Helena)
Es creu que el dolor d’esquena sorgeix del disc intervertebral mateix. Per això, el dolor disminuirà gradualment amb el pas del temps quan el disc degenerant deixi d’infligir dolor. No obstant això, el dolor sorgeix del disc en si només en un 11% dels pacients segons estudis d'endoscòpia. La causa real del dolor d’esquena sembla que es deu a l’estimulació de la vora medial del nervi i el dolor referit al llarg del braç o la cama sembla sorgir a causa de l’estimulació del nucli del nervi. El tractament per a la degeneració del disc s’ha de centrar principalment en l’alleugeriment del dolor per reduir el patiment del pacient, ja que és el símptoma més incapacitant que altera la vida d’un pacient. Per tant, és important establir el mecanisme del dolor perquè es produeix no només a causa dels canvis estructurals dels discos intervertebrals, sinó també a causa d’altres factors com l’alliberament de productes químics i la comprensió d’aquests mecanismes pot conduir a un alleujament efectiu del dolor. (Choi, Yong-Soo)
Presentació clínica de malaltia degenerativa del disc
Els pacients amb malaltia degenerativa del disc afronten una infinitat de símptomes en funció del lloc de la malaltia. Els que presenten degeneració discal lumbar tenen dolors d’esquena, símptomes radiculars i debilitat. Els que presenten degeneració de disc cervical tenen dolor al coll i a les espatlles.
El dolor lumbar es pot agreujar amb els moviments i la posició. Normalment, la flexió empitjora els símptomes, mentre que l’extensió sovint els alleuja. Les ferides lleus per trencament, fins i tot derivades d’un pal de golf, poden provocar els símptomes. Normalment s’observa que el dolor és menor quan es camina o s’executa, quan es canvia de posició amb freqüència i quan es troba estirat. No obstant això, el dolor sol ser subjectiu i, en molts casos, varia considerablement d’una persona a una altra i la majoria de la gent patirà un baix nivell de dolor crònic a la regió de la part baixa de l’esquena, mentre que ocasionalment pateix dolor d’engonal, maluc i cama. La intensitat del dolor augmentarà de tant en tant i durarà uns dies i desapareixerà gradualment. Aquest "brot" és un episodi agut i cal tractar-lo amb potents analgèsics. Es produeix un pitjor dolor en la posició asseguda i s’agreuja mentre es flexionen, s’aixequen i es torçen amb freqüència. La gravetat del dolor pot variar considerablement, amb alguns que presenten dolor irritant ocasional, mentre que d’altres tenen dolor intens i discapacitant de manera intermitent. (Jason M. Highsmith, MD)
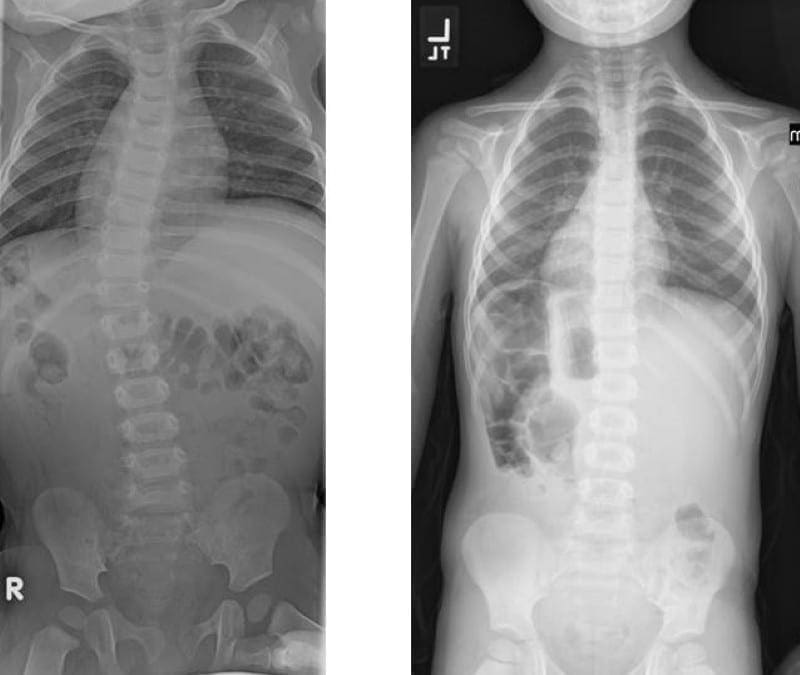
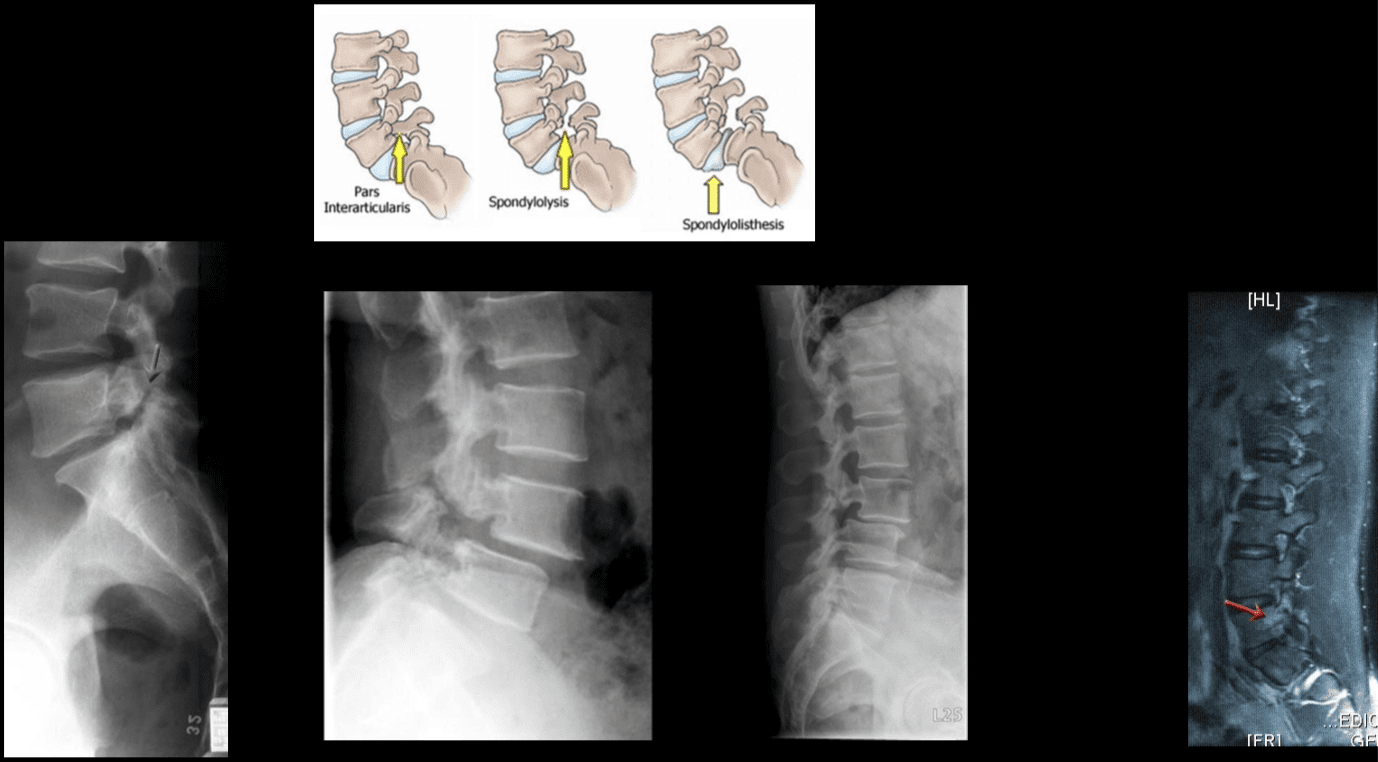
El dolor i la tendresa localitzats a la columna vertebral axial sol derivar dels nociceptors que es troben als discos intervertebrals, de les facetes, de les articulacions sacroilíaces, de la durabilitat de les arrels nervioses i de les estructures miofascials que es troben dins de la columna axial. Com s’ha esmentat en els apartats anteriors, els canvis anatòmics degeneratius poden donar lloc a un estrenyiment del canal espinal anomenat estenosi espinal, un excés de processos espinals anomenats osteòfits, hipertròfia dels processos articulars inferiors i superiors, espondilolistesi, l’abombament del sabor del lligament i l’herniació del disc. . Aquests canvis resulten en una col·lecció de símptomes que es coneix com a claudicació neurogènica. Hi pot haver símptomes com mal d’esquena i dolor a les cames juntament amb adormiment o formigueig a les cames, debilitat muscular i caiguda de peus. La pèrdua de l’intestí o de la bufeta pot suggerir una afectació de la medul·la espinal i cal una atenció mèdica ràpida per evitar discapacitats permanents. Aquests símptomes poden variar de gravetat i poden presentar-se a diferents extensions en diferents individus.
El dolor també pot irradiar-se a altres parts del cos degut a que la medul·la desprèn diverses branques a dos llocs diferents del cos. Per tant, quan el disc degenerat pressiona sobre una arrel nerviosa espinal, també es pot experimentar dolor a la cama a la qual finalment el nervi innerva. Aquest fenomen, anomenat radiculopatia, es pot produir a partir de moltes fonts sorgides, a causa del procés de degeneració. El disc voluminós, si sobresurt centralment, pot afectar els arrels descendents de la cauda equina, si es prolonga posteriorment, pot afectar les arrels nervioses que surten al següent canal intervertebral inferior i el nervi espinal dins del seu ramus ventral es pot veure afectat quan el disc sobresurt. lateralment. De la mateixa manera, els osteòfits sobresortint pels marges superior i inferior de l’aspecte posterior dels cossos vertebrals poden afectar els mateixos teixits nerviosos provocant els mateixos símptomes. La hipertròfia del procés articular superior també pot afectar les arrels nervioses en funció de la seva projecció. Els nervis poden incloure arrels nervioses abans de sortir del següent canal intervertebral inferior i arrels nervioses dins del conducte radicular nerviós superior i sac dural. Aquests estudis, a causa de la afectació nerviosa, han estat demostrats per estudis de cadàver. Es creu que es produeix un compromís neurològic quan el diàmetre neuro-foraminal s'ha obtingut críticament amb una reducció del 70%. A més, es pot produir un compromís neuronal quan el disc posterior es comprimeix a menys de 4 mil·límetres d'alçada o quan l'altura del foraminal es redueix a menys de 15 mil·límetres, donant lloc a estenosi foraminal i afectació nerviosa. (Taher, Fadi, et al.)
Aproximació diagnòstica
Inicialment s’avalua als pacients amb un historial precís i un examen físic exhaustiu i investigacions adequades i proves provocatives. No obstant això, la història és sovint vaga pel dolor crònic que no es pot localitzar adequadament i per la dificultat per determinar la ubicació anatòmica exacta durant les proves provocatives a causa de la influència de les estructures anatòmiques veïnes.
A través de la història del pacient, la causa del dolor lumbar es pot identificar com a derivada dels nociceptors dels discos intervertebrals. Els pacients també poden presentar antecedents de la naturalesa crònica dels símptomes i l’entumiment de la regió gluteal associada, formigueig i rigidesa a la columna vertebral, que normalment empitjora amb l’activitat. Es pot provocar tendresa palpant sobre la columna vertebral. Atès que la naturalesa de la malaltia és crònica i dolorosa, la majoria dels pacients poden patir trastorns d'ànim i ansietat. Es creu que la depressió contribueix negativament a la càrrega de la malaltia. Tanmateix, no hi ha una relació clara entre la gravetat de la malaltia i els trastorns de l’ànim o d’ansietat. És bo estar atents també a aquestes condicions de salut mental. Per excloure altres patologies greus, cal fer preguntes sobre fatiga, pèrdua de pes, febre i calfreds, que poden indicar algunes altres malalties. (Jason M. Highsmith, MD)
S'ha d'excloure una altra etiologia del mal d'esquena baixa quan s'examina el pacient per trobar malalties degeneratives del disc. S'han d'excloure patologies abdominals que poden donar lloc a mal d'esquena com ara aneurisma aòrtica, càlcul renal i malalties pancreàtiques.
La malaltia degenerativa del disc té diversos diagnòstics diferencials a tenir en compte quan un pacient presenta mal d'esquena. Això inclou; dolor lumbar idiopàtic, degeneració articular zigapofisària, mielopatia, estenosi lumbar, espondilosi, artrosi i radiculopatia lumbar. ("Malaltia degenerativa del disc" Fisiopèdia)
Investigacions
Les investigacions s’utilitzen per confirmar el diagnòstic de malaltia degenerativa del disc. Es poden dividir en estudis de laboratori, estudis d’imatge, proves de conducció nerviosa i procediments de diagnòstic.
Estudis d'imatges
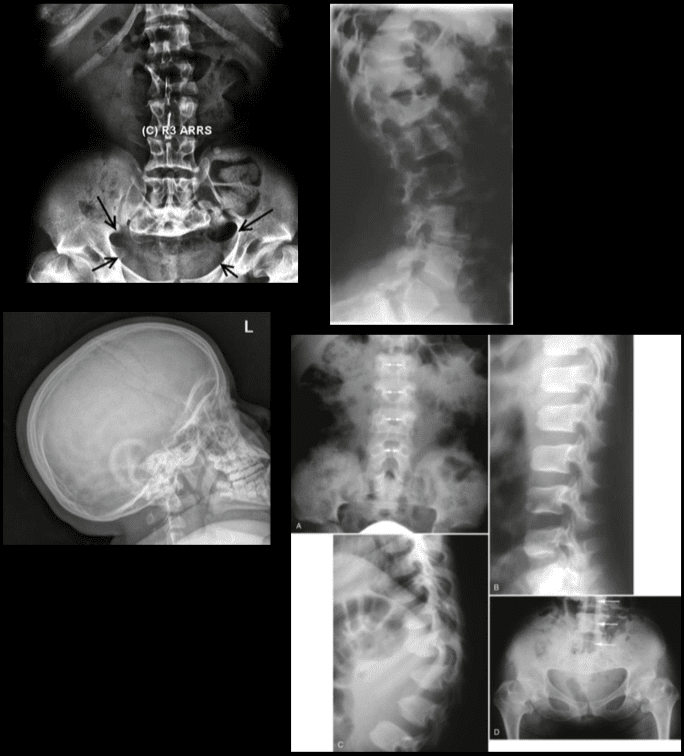
La imatge en malalties degeneratives del disc s’utilitza principalment per descriure les relacions anatòmiques i les característiques morfològiques dels discs afectats, que té un gran valor terapèutic en la presa de decisions futures sobre opcions de tractament. Qualsevol mètode d’imatge, com la radiografia simple, la TC o la ressonància magnètica, pot proporcionar informació útil. Tanmateix, només es pot trobar una causa subjacent en el 15% dels pacients, ja que no hi ha canvis radiològics clars en la malaltia degenerativa del disc en absència d’hernia discal i dèficit neurològic. A més, no hi ha cap correlació entre els canvis anatòmics observats a la imatge i la gravetat dels símptomes, tot i que hi ha correlacions entre el nombre d’osteòfits i la gravetat del dolor d’esquena. També es poden observar canvis degeneratius en radiografia en persones asimptomàtiques que comporten dificultats per conformar la rellevància clínica i quan s’inicia el tractament. ("Malaltia degenerativa del disc" Fisiopèdia)
Radiografia plana
Aquesta radiografia cervical de plàstic barata i àmpliament disponible pot donar informació important sobre deformitats, alineació i canvis ossis degeneratius. Per determinar la presència d’inestabilitat espinal i equilibri sagital, s’han de realitzar estudis de flexió dinàmica o d’extensió.
Imatge de Ressonància Magnètica (MRI)
La ressonància magnètica és el mètode més utilitzat per diagnosticar canvis degeneratius del disc intervertebral amb precisió, fiabilitat i forma més completa. S'utilitza en l'avaluació inicial de pacients amb dolor cervical després d'una radiografia simple. Pot proporcionar imatges no invasives en múltiples planes i proporciona imatges de qualitat excel·lent del disc. La ressonància magnètica pot mostrar hidratació i morfologia del disc en funció de la densitat de protons, l’entorn químic i el contingut d’aigua. Cal tenir en compte la imatge clínica i la història del pacient a l’hora d’interpretar els informes de ressonància magnètica, ja que s’ha demostrat que fins al 25% dels radiòlegs canvien el seu informe quan es disposa de dades clíniques. Fonar va produir el primer escàner de ressonància magnètica obert amb la capacitat del pacient de ser escanejat en diferents posicions, com de peu, assegut i flexionat. Gràcies a aquestes característiques úniques, aquest escàner de ressonància magnètica obert es pot utilitzar per escanejar pacients en postures de suportar peses i postures de peu per detectar canvis patològics subjacents que generalment s’obvien en la ressonància magnètica convencional, com la malaltia degenerativa lumbar del disc amb hèrnia. Aquesta màquina també és bona per als pacients claustrofòbics, ja que poden veure una gran pantalla de televisió durant el procés d’escaneig. ("Malaltia degenerativa del disc: antecedents, anatomia, fisiopatologia").
Nucleus pulposus i annulus fibrosus del disc se solen identificar en la RM, donant lloc a la detecció de l'herniació del disc com a contingut o no contingut. Com la RM és també pot presentar llàgrimes anulars i el lligament longitudinal posterior, es pot utilitzar per classificar l’herniació. Es pot tractar d'un simple rebombori anular per alliberar hernies de disc de fragment. Aquesta informació pot descriure els discos patològics com ara disc extruït, discs sobresortits i discos migrats.
Hi ha diversos sistemes de classificació basats en la intensitat del senyal d’MRI, l’altura del disc, la distinció entre nucli i anul·lus i l’estructura del disc. El mètode, de Pfirrmann et al, ha estat àmpliament aplicat i acceptat clínicament. Segons el sistema modificat, hi ha 8 graus per a la malaltia degenerativa del disc lumbar. El grau 1 representa el disc intervertebral normal i el grau 8 correspon a l’etapa final de degeneració, que representa la progressió de la malaltia del disc. Hi ha imatges corresponents per ajudar el diagnòstic. Com que proporcionen una bona diferenciació de teixits i una descripció detallada de l'estructura del disc, s'utilitzen imatges classificades sagital T2 per a la classificació. (Pfirrmann, Christian WA, et al.)
Modic ha descrit els canvis produïts en els cossos vertebrals adjacents als discos degenerants com a canvis de tipus 1 i tipus 2. Als canvis del Mòdic 1, hi ha disminuïda la intensitat de les imatges ponderades T1 i la intensitat de les imatges ponderades T2. Es creu que es produeix perquè les plaques finals han patit esclerosi i la medul·la òssia contigua mostra resposta inflamatòria a mesura que augmenta el coeficient de difusió. Aquest augment del coeficient de difusió i la resistència final a la difusió són produïdes per les substàncies químiques alliberades mitjançant un mecanisme autoimmune. Els canvis de tipus mòdic 2 inclouen la destrucció de la medul·la òssia de les plaques vertebrals adjacents a causa d’una resposta inflamatòria i la infiltració de greix a la medul·la. Aquests canvis poden conduir a un augment de la densitat del senyal a les imatges ponderades en T1. (Modic, MT et al.)
Tomografia Informàtica (CT)
Quan no es disposa de ressonància magnètica magnètica, es considera una prova diagnòstica que permet detectar l’herniació de disc, ja que té un millor contrast entre els marges posterolaterals de les vèrtebres òssies adjacents, el greix perineal i el material del disc herniat. Tot i així, quan es diagnostiquen hèrnies laterals, la RM és la modalitat d’imatge que es tria.
La exploració computaritzadora té diversos avantatges respecte a la ressonància magnètica, com que té un entorn menys claustrofòbic, un cost baix i una millor detecció de canvis òssims subtils i que poden faltar en altres modalitats. La TC pot detectar canvis degeneratius precoços de les articulacions de la faceta i l’espondilosi amb més precisió. La TC també valora millor la integritat òssia després de la fusió.
Es pot diagnosticar l’herniació discal i la afectació nerviosa associada mitjançant els criteris desenvolupats per Gundry i Heithoff. És important que la protuberancia del disc estigui directament sobre les arrels nervioses que travessen el disc i sigui focal i asimètrica amb una posició dorsolateral. Hauria d’haver una compressió o desplaçament de l’arrel nerviosa demostrable. Finalment, el nervi distal a la molèstia (lloc de l’hernia) sovint s’engrandeix i es prolonga amb l’edema resultant, la protagonisme de les venes epidurals adjacents i els exsudats inflamatoris amb el resultat de difuminar el marge.
D lumbariscografia
Aquest procediment és controvertit i, si conèixer el lloc del dolor té algun valor en relació amb la cirurgia o no, no ha estat provat. Es poden produir falsos positius per hiperalgèsia central en pacients amb dolor crònic (troballa neurofisiològica) i per factors psicosocials. És qüestionable establir exactament quan el dolor discogènic esdevé clínicament significatiu. Els que donen suport a aquesta investigació defensen criteris estrictes per a la selecció dels pacients i a l’hora d’interpretar resultats i creuen que aquest és l’únic test que pot diagnosticar dolor discogen. La discografia lumbar es pot utilitzar en diverses situacions, tot i que no està establerta científicament. Això inclou; diagnòstic d’herniació lateral, diagnòstic d’un disc simptomàtic entre múltiples anormalitats, valoració d’anormalitats semblants observades en TC o RMN, avaluació de la columna vertebral després de la cirurgia, selecció del nivell de fusió i les característiques suggeridores de l’existència de dolor discògen.
La discografia està més preocupada per provocar fisiopatologia en lloc de determinar l’anatomia del disc. Per tant, l'objectiu de la discografia és l'avaluació del dolor discogènic. L’MRI pot revelar un disc d’aspecte anormal sense cap dolor, mentre que es pot observar dolor greu a la discografia on els resultats de la RMN són pocs. Durant la injecció de solució salina normal o el material de contrast, es pot produir un punt esponjós amb discs anormals que acceptin més quantitats de contrast. El material de contrast es pot estendre al nucli pulpós a través de llàgrimes i fissures en l'anulus fibrosus en els discs anormals. La pressió d’aquest material de contrast pot provocar dolor a causa de les innervacions per nervis meningeals recurrents, nervi espinal mixt, rami primari anterior i rami gris comunicants que subministren l’anulus extern fibrosus. Es pot provocar dolor radical quan el material anormal arriba al lloc de l'arrel nerviosa afectant el disc anormal. Tot i això, aquest test de discografia presenta diverses complicacions com les lesions de l’arrel nerviosa, la discitis química o bacteriana, l’al·lèrgia al contrast i l’agudització del dolor. (Bartynski, Walter S. i A. Orlando Ortiz)
Combinació de modalitats d'imatge
Per tal d’avaluar adequadament la compressió de l’arrel nerviosa i l’estenosi cervical, pot ser necessària una combinació de mètodes d’imatge.
Discografia CT
Després de realitzar la discografia inicial, es realitza una discografia CT en quatre hores. Es pot utilitzar per determinar l'estat del disc com ara hernia, sobresortida, extruïda, continguda o segrestada. També es pot utilitzar a la columna vertebral per diferenciar els efectes en massa del teixit cicatricial o del material discal després de la cirurgia espinal.
CT Mielografia
Aquesta prova es considera el millor mètode per avaluar la compressió de l’arrel nerviosa. Quan la TC es realitza en combinació o després de la mielografia, es poden obtenir detalls sobre anatomia òssia amb diferents plans.
Procediments de diagnòstic
Blocs d’arrels selectives nervioses transforaminals (SNRBs)
Quan se sospita una malaltia degenerativa de disc multinivell en una exploració RMN, es pot fer servir aquest test per determinar l’arrel nerviosa específica que s’ha vist afectada. SNRB és tant una prova diagnòstica com terapèutica que es pot utilitzar per a una estenosi espinal lumbar. La prova crea un àmbit demotomal d’hipoestèsia injectant un anestèsic i un material de contrast sota orientació fluoroscòpica al nivell d’arrel nerviosa interessada. Hi ha una correlació entre els símptomes clínics de la malaltia discal degenerativa cervical multinivell i les troballes de la RM i les troballes de SNRB segons Anderberg et al. Hi ha una correlació del 28% amb els resultats del SNRB i amb el dolor radicular dermatomal i les àrees de dèficit neurològic. S'observa que la majoria de casos severs de degeneració de la RM es relacionen amb el 60%. Tot i que no s'utilitza de forma rutinària, SNRB és una prova útil per avaluar pacients abans de la cirurgia en malalties degeneratives de disc multinivell, especialment a la columna vertebral juntament amb característiques clíniques i troballes de la RM. (Narouze, Samer i Amaresh Vydyanathan)
Estudis Electro Miogràfics
Les proves de conducció distal del motor i del nervi sensorial, anomenades estudis electromiogràfics, que són normals amb un examen anormal de l’agulla poden revelar símptomes de compressió nerviosa que es produeixen en la història clínica. Les arrels nervioses irritades es poden localitzar mitjançant injeccions per anestesiar els nervis afectats o els receptors del dolor a l’espai discal, a l’articulació sacroilíaca o a les articulacions de la faceta per discografia. (Calendari "Journal of Electromyography & Kinesiology")
Estudis de laboratori
Normalment es fan proves de laboratori per excloure altres diagnòstics diferencials.
Com que les espondiloartropaties seronegatives, com l’espondilitis anquilosant, són causes freqüents de dolors d’esquena, s’ha de provar la immuno-histocompatibilitat HLA B27. S’estima que 350,000 persones als Estats Units i 600,000 a Europa han estat afectades per aquesta malaltia inflamatòria d’etiologia desconeguda. Però HLA B27 es troba rarament en afroamericans. Altres espondiloartropaties seronegatives que es poden provar utilitzant aquest gen són l’artritis psoriàsica, la malaltia inflamatòria intestinal i l’artritis reactiva o el síndrome de Reiter. En alguns pacients es pot augmentar la immunoglobulina sèrica A (IgA).
Proves com la taxa de sedimentació d’eritròcits (ESR) i el nivell de proteïna C reactiva (CRP) per als reactants de fase aguda vistos en causes inflamatòries de dolors d’esquena com ara artrosi i malignitat. També cal el recompte complet de sang, incloent-hi recomptes diferencials per determinar l’etiologia de la malaltia. Se sospita que hi ha malalties autoimmunes quan es fan positives les proves del factor reumatoide (RF) i dels anticossos antinuclears (ANA). En casos rars pot ser necessària l’anàlisi sèric d’àcid úric i líquid sinovial per a cristalls per excloure la deposició de gota i pirofosfat dihidrat.
tractament
No hi ha cap mètode de tractament definitiu acordat per tots els metges sobre el tractament de la malaltia degenerativa del disc, ja que la causa del dolor pot diferir en diferents individus, així com la gravetat del dolor i les àmplies variacions en la presentació clínica. Les opcions de tractament es poden discutir a grans trets a continuació; tractament conservador, tractament mèdic i quirúrgic.
Tractament conservador
Aquest mètode de tractament inclou la teràpia d’exercici amb intervencions conductuals, modalitats físiques, injeccions, educació posterior i mètodes d’escola posterior.
Teràpia basada en exercicis amb intervencions conductuals
Segons el diagnòstic del pacient, es poden prescriure diferents tipus d’exercicis. Es considera un dels principals mètodes de gestió conservadora per tractar el mal d’esquena crònic. Els exercicis es poden modificar per incloure exercicis d’estiraments, exercicis aeròbics i reforç muscular. Un dels principals reptes d'aquesta teràpia inclou la seva incapacitat per avaluar l'eficàcia entre els pacients a causa de grans variacions en els règims d'exercici, la freqüència i la intensitat. Segons els estudis, la major eficàcia del dolor d’esquena baixa aguda amb durada variada dels símptomes es va obtenir mitjançant la realització de programes d’exercici qualificats en l’àmbit ocupacional del pacient. Es va observar millores significatives entre els pacients que pateixen símptomes crònics amb aquesta teràpia pel que fa a la millora funcional i la reducció del dolor. Les teràpies individuals dissenyades per a cada pacient sota una vigilància estreta i el compliment del pacient també semblen ser les més eficaces en els que pateixen dolors d’esquena crònics. Es poden utilitzar altres enfocaments conservadors en combinació per millorar aquest enfocament. (Hayden, Jill A., et al.)
Els exercicis aeròbics, si es fan regularment, poden millorar la resistència. Per alleujar la tensió muscular, es poden utilitzar mètodes de relaxació. La natació també es considera un exercici per al mal d’esquena. Els exercicis de sòl poden incloure exercicis d’extensió, estiraments isquiotibials, estiraments d’esquena baixa, estiraments de genolls fins a la barbeta dobles, ascensors de seients, situacions modificades, reforç abdominal i exercicis de muntanya i sag.
Modalitats físiques
Aquest mètode inclou l’estimulació de nervis elèctrics, relaxació, paquets de gel, biofeedback, coixinets de calefacció, fonoforesi i ionfoforesi.
Estimulació Nerviosa Elèctrica Transcutània (TENS)
En aquest mètode no invasiu, es proporciona estimulació elèctrica a la pell per tal d’estimular els nervis perifèrics de la zona per alleujar el dolor fins a cert punt. Aquest mètode alleuja el dolor immediatament després de l’aplicació, però la seva efectivitat a llarg termini és dubtosa. Amb alguns estudis, s'ha trobat que no es millora significativament el dolor i l'estat funcional en comparació amb el placebo. Els dispositius que realitzen aquestes TENS poden ser fàcilment accessibles des del servei ambulatori. L’únic efecte secundari sembla ser una lleu irritació de la pell que experimenta un terç dels pacients. (Johnson, Mark I)
Escola de darrere
Aquest mètode es va introduir amb l'objectiu de reduir els símptomes del dolor i les seves recurrències. Va ser introduït per primera vegada a Suècia i té en compte la postura, l’ergonomia, els exercicis d’esquena adequats i l’anatomia de la regió lumbar. Es demana als pacients la postura correcta per seure, reposar, aixecar peses, dormir, rentar-se la cara i raspallar-se les dents, evitant el dolor. Si es compara amb altres modalitats de tractament, s'ha demostrat que la teràpia escolar posterior és eficaç tant en períodes immediats com intermedis per millorar el mal d'esquena i l'estat funcional.
Educació per a pacients
En aquest mètode, el proveïdor indica al pacient com es poden gestionar els símptomes del mal d’esquena. Al principi s’ensenya l’anatomia i la biomecànica espinals normals que impliquen mecanismes de lesió. A continuació, mitjançant els models espinals, s’explica al pacient el diagnòstic de malaltia degenerativa de disc. Per al pacient individual es determina la posició equilibrada i es demana que mantingui aquesta posició per evitar presentar símptomes.
Aproximació bio-psicosocial a la teràpia d'esquena multidisciplinària
El mal d’esquena crònic pot causar molta angoixa al pacient, provocant alteracions psicològiques i estat d’ànim baix. Això pot afectar negativament els resultats terapèutics que fan inútils la majoria de les estratègies de tractament. Per tant, cal educar els pacients sobre les estratègies cognitives apreses anomenades estratègies "conductuals" i "bio-psicosocials" per obtenir alleujament del dolor. A més de tractar les causes biològiques del dolor, també s’han d’abordar les causes psicològiques i socials en aquest mètode. Per reduir la percepció del dolor i la discapacitat del pacient, s’utilitzen mètodes com les expectatives modificades, les tècniques de relaxació, el control de les respostes fisiològiques per conducta apresa i el reforç.
Teràpia de Massatge
En el dolor crònic d’esquena crònica, aquesta teràpia sembla ser beneficiosa. Durant un període d’1 any, s’ha trobat que la teràpia de massatge és moderadament eficaç per a alguns pacients en comparació amb l’acupuntura i altres mètodes de relaxació. Tot i això, és menys eficaç que la TENS i la teràpia d’exercici, tot i que els pacients individuals poden preferir l’un sobre l’altre. (Furlan, Andrea D., et al.)
Manipulació espinal
Aquesta teràpia comporta la manipulació d’una articulació més enllà del seu rang normal de moviments, però no superior a la del rang anatòmic normal. Aquesta és una teràpia manual que comporta una manipulació de palanca llarga i de baixa velocitat. Es creu que millora el mal d’esquena a través de diversos mecanismes com l’alliberament de nervis atrapats, la destrucció d’adhesions articulars i peri-articulars i mitjançant la manipulació de segments de la columna vertebral que havien estat desplaçats. També pot reduir la bombada del disc, relaxar els músculs hipertònics, estimular les fibres nociceptives mitjançant el canvi de la funció neurofisiològica i reposicionar el menisci a la superfície articular.
Es pensa que la manipulació de la columna vertebral és superior en eficàcia en comparació amb la majoria de mètodes com TENS, teràpia d’exercicis, fàrmacs AINE i teràpia escolar. La investigació disponible actualment és positiva quant a la seva efectivitat tant a llarg termini com a curt termini. També és molt segur administrar terapeutes menys capacitats amb casos d’herniació discal i cauda equina que només s’informi en menys d’1 de 3.7 milions de persones. (Bronfort, Gert, et al.)
Suports lumbars
Els pacients que pateixen dolor d’esquena crònic a causa de processos degeneratius a múltiples nivells amb diverses causes poden beneficiar-se del suport lumbar. Hi ha proves contradictòries sobre la seva efectivitat, amb alguns estudis que afirmen una moderació moderada del alleujament immediat i a llarg termini, mentre que d'altres no suggereixen cap millora en comparació amb altres mètodes de tractament. Els suports lumbars poden estabilitzar-se, corregir la deformitat, reduir les forces mecàniques i limitar els moviments de la columna vertebral. També pot actuar com un placebo i reduir el dolor fent massatges a les zones afectades i aplicant calor.
Tracció lumbar
Aquest mètode utilitza un arnès unit a la cresta ilíaca i a la gàbia costal inferior i aplica una força longitudinal al llarg de la columna axial per alleujar el mal d’esquena crònic. El nivell i la durada de la força s’ajusten segons el pacient i es pot mesurar mitjançant dispositius tant mentre camineu com a la cama. La tracció lumbar actua obrint els espais del disc intervertebral i reduint la lordosi lumbar. Amb aquest mètode, els símptomes de la malaltia degenerativa del disc es redueixen a causa de la realignació temporal de la columna vertebral i els seus beneficis. Alleuja la compressió nerviosa i la tensió mecànica, altera les adhesions a la faceta i l’anul·lus, i també senyals nociceptives de dolor. Tot i això, no hi ha molta evidència sobre la seva efectivitat per reduir el mal d’esquena o millorar la funció diària. A més, encara s'estan investigant els riscos relacionats amb la tracció lumbar i hi ha alguns casos de casos en què ha provocat una afectació nerviosa, dificultats respiratòries i canvis de pressió arterial a causa de la força forta i la col·locació incorrecta de l'arnès. (Harte, A et al.)
Tractament mèdic
La teràpia mèdica consisteix en el tractament de medicaments amb relaxants musculars, injeccions d’esteroides, AINEs, opioides i altres analgèsics. Això necessita, a més del tractament conservador, en la majoria de pacients amb malaltia degenerativa del disc. La farmacoteràpia té com a objectiu controlar la discapacitat, reduir el dolor i la inflor alhora que millora la qualitat de vida. Es tracta en funció del pacient, ja que no hi ha consens sobre el tractament.
Relaxants musculars
La malaltia degenerativa del disc pot beneficiar-se de relaxants musculars reduint l’espasme dels músculs i alleujar així el dolor. L’eficàcia dels relaxants musculars en la millora del dolor i l’estat funcional s’ha establert a través de diversos tipus d’investigació. La benzodiazepina és el relaxant muscular més comú que s’utilitza actualment.
Medicaments antiinflamatoris no esteroïdals (AINE)
Aquests medicaments s’utilitzen habitualment com a primer pas en la malaltia degenerativa del disc que proporciona analgèsia, així com efectes antiinflamatoris. Hi ha una forta evidència que redueix el mal d’esquena crònic. Tanmateix, el seu ús està limitat per alteracions gastrointestinals, com la gastritis aguda. Els inhibidors selectius de COX2, com el celecoxib, poden superar aquest problema només orientant-se als receptors de COX2. El seu ús no està molt acceptat a causa dels seus efectes secundaris potencials en l’augment de malalties cardiovasculars amb un ús prolongat.
Medicaments contra l’opioide
Es tracta d’un pas més amunt a l’escala de dolor de l’OMS. Està reservat per a pacients amb dolor intens que no responguin als AINE i aquells amb alteracions gastrointestinals insuportables amb teràpia amb AINE. Tanmateix, la prescripció d’estupefaents per tractar el dolor d’esquena varia considerablement entre els metges. Segons la literatura, del 3 al 66% dels pacients poden estar prenent alguna forma d’opioide per alleujar el mal d’esquena. Tot i que la reducció dels símptomes a curt termini és marcada, hi ha un risc d'abús narcòtic a llarg termini, una alta taxa de tolerància i angoixa respiratòria en la població més gran. Nàusees i vòmits són alguns dels efectes secundaris a curt termini. ("Revisió sistemàtica: tractament d'opioides per al mal d'esquena crònic: prevalença, eficàcia i associació amb addicció")
Antidepressius
Els antidepressius, en dosis baixes, tenen un valor analgèsic i poden ser beneficiosos en pacients amb dolor lumbar crònic que poden presentar símptomes de depressió associats. El dolor i el patiment poden alterar el son del pacient i reduir el llindar del dolor. Es poden abordar amb antidepressius en dosis baixes, tot i que no hi ha proves que milloren la funció.
Teràpia d’injecció
Injeccions d’esteroides epidurals
Les injeccions d’esteroides epidurals són el tipus d’injecció més utilitzat per al tractament de la malaltia degenerativa del disc crònica i la radiculopatia associada. Hi ha una variació entre el tipus d’esteroides utilitzats i la seva dosi. Es considera una dosi eficaç i segura entre 8 i 10 ml d’una barreja de metilprednisolona i salina normal. Les injeccions es poden fer a través de rutes interlaminàries, caudals o trans-foramina. Es pot inserir una agulla sota l’orientació de la fluoroscòpia. Primer contrast, després anestèsia local i, finalment, s’injecta l’esteroide a l’espai epidural del nivell afectat mitjançant aquest mètode. L’alleujament del dolor s’aconsegueix a causa de la combinació d’efectes tant d’anestèsia local com d’esteroides. Es pot aconseguir un alleujament immediat del dolor mitjançant l’anestèsic local bloquejant la transmissió del senyal de dolor i, a la vegada, confirmar el diagnòstic. La inflamació també es redueix a causa de l’acció dels esteroides en bloquejar la cascada proinflamatòria.
Durant la darrera dècada, l’ús d’injeccions epidurals d’esteroides ha augmentat un 121%. No obstant això, hi ha controvèrsia quant al seu ús a causa de la variació dels nivells de resposta i dels efectes adversos potencialment greus. Normalment, es creu que aquestes injeccions només causen alleujament dels símptomes a curt termini. Alguns clínics poden injectar de 2 a 3 injeccions en una setmana, tot i que els resultats a llarg termini són els mateixos que en un pacient al qual se li va fer una única injecció. Durant un període d’un any, no s’han de fer més de 4 injeccions. Per a un alleujament del dolor més immediat i eficaç, també es pot afegir morfina sense conservants a la injecció. Fins i tot anestèsics locals, com la lidocaïna i la bupivacaïna, s’afegeixen amb aquest propòsit. L'evidència de l'alleujament del dolor a llarg termini és limitada. ("Un assaig controlat amb placebo per avaluar l'eficàcia de l'alleugeriment del dolor mitjançant l'ús de ketamina amb esteroides epidurals per al dolor lumbar crònic")
Hi ha efectes secundaris potencials deguts a aquesta teràpia, a més de les seves preocupacions d’eficàcia i costos elevats. Les agulles poden desplaçar-se si la fluoroscòpia no s'utilitza en un 25% dels casos, fins i tot amb presència de personal experimentat. La pruïja es pot identificar amb prurit de manera fiable. Es pot produir depressió respiratòria o retenció urinària després de la injecció amb morfina, per la qual cosa s'ha de controlar el pacient durant 24 hores després de la injecció.
Injeccions de facetes
Aquestes injeccions es donen a les articulacions facetes, també anomenades articulacions zigopofísiques, situades entre dues vèrtebres adjacents. L’anestèsia es pot injectar directament a l’espai articular o a la branca medial associada del rami dorsal, que l’innerva. Hi ha proves que aquest mètode millora la capacitat funcional, la qualitat de vida i alleuja el dolor. Es creu que proporcionen beneficis a curt i llarg termini, tot i que els estudis han demostrat que les injeccions de faceta i les injeccions d’esteroides epidurals són similars en l’eficàcia. (Wynne, Kelly A)
Injeccions articulars SI
Es tracta d’una articulació sinovial diarthrodial amb subministrament nerviós tant dels axons nerviosos mielinitzats com no mielinos. La injecció pot tractar eficaçment malalties degeneratives del disc que involucren articulació sacroilíaca que condueix a alleujament a llarg termini i a curt termini de símptomes com un mal d’esquena i dolor referit a cames, cuixes i natges. Les injeccions es poden repetir cada 2 a 3 mesos, però només s’han de fer si és clínicament necessari. (MAUGARS, Y. et al.)�
Teràpies intradiscals no operatives per al dolor discogen
Tal com es descriu a les investigacions, la discografia es pot utilitzar tant com a mètode diagnòstic com terapèutic. Després d’identificar el disc malalt, es poden provar diversos mètodes mínimament invasius abans d’iniciar-se en la cirurgia. El corrent elèctric i la seva calor es poden utilitzar per coagular l'anul·les posteriors reforçant així les fibres de col·lagen, desnaturalitzant i destruint els mediadors i nociceptors inflamatoris i les figures de segellat. Els mètodes utilitzats en això s’anomenen teràpia electrotèrmica intradiscal (IDET) o annuloplàstia posterior de radiofreqüència (RPA), en la qual es passa un elèctrode al disc. L'IDET té una evidència moderada per alleujar els símptomes dels pacients amb malaltia degenerativa del disc, mentre que la RPA té un suport limitat pel que fa a l'eficàcia a curt i llarg termini. Aquests dos procediments poden comportar complicacions com lesions de l’arrel nerviosa, mal funcionament del catèter, infecció i herniació de disc post-procediment.
Tractament Quirúrgic
El tractament quirúrgic està reservat a pacients amb una teràpia conservadora fallida tenint en compte la gravetat de la malaltia, l'edat, altres comorbiditats, la condició socioeconòmica i el nivell de resultat esperat. S'estima que al voltant del 5% dels pacients amb malaltia degenerativa del disc se sotmeten a cirurgia, ja sigui per la seva malaltia lumbar o cervical. (Rydevik, Bj rn L.)
Procediments de columna lumbar
La cirurgia lumbar està indicada en pacients amb dolor intens, amb una durada de 6 a 12 mesos de teràpia farmacològica ineficaç, que tenen estenosi crítica de la columna vertebral. La cirurgia sol ser un procediment electiu, excepte en el cas de la síndrome de cauda equina. Hi ha dos tipus de procediments que pretenen implicar fusió o descompressió de la columna vertebral o tots dos. ("Malaltia degenerativa del disc: antecedents, anatomia, fisiopatologia").
Fusió espinal consisteix en aturar moviments en un segment vertebral dolorós per tal de reduir el dolor en fusionar diverses vèrtebres junts mitjançant un empelt ossi. Es considera eficaç a llarg termini per a pacients amb malaltia degenerativa del disc que tingui malal·lació espinal o moviment excessiu. Hi ha diversos enfocaments de la cirurgia per fusió. (Gupta, Vijay Kumar, et al)
- Fusió del guttur posterolateral espinal lumbar
Aquest mètode consisteix a col·locar un empelt ossi a la part posterolateral de la columna vertebral. Es pot collir un empelt ossi des de la cresta ilíaca posterior. Els ossos es treuen del periost per empeltar-los amb èxit. En el període postoperatori es necessita un suport posterior i és possible que els pacients tinguin necessitat de romandre a l’hospital uns 5 a 10 dies. Es necessita un moviment limitat i deixar de fumar per aconseguir una fusió amb èxit. Tanmateix, poden aparèixer diversos riscos com ara no unió, infecció, sagnat i unió sòlida amb mal d’esquena.
- Fusió de l'interior lumbar posterior
En aquest mètode, també es poden realitzar mètodes de descompressió o discectomia mitjançant el mateix enfocament. Els empelts ossis s’apliquen directament a l’espai del disc i s’aconsegueix excisar completament el ligamentum flavum. Per a la malaltia degenerativa del disc, l’espai interlaminar s’amplia addicionalment realitzant una facetectomia medial parcial. Els claus posteriors són opcionals amb aquest mètode. Té diversos inconvenients en comparació amb l'enfocament anterior, com només s'hi poden inserir empelts petits, la superfície reduïda disponible per a la fusió i dificultat per realitzar cirurgia en pacients amb deformitat espinal. El principal risc que suposa és la unió.
- Fusió anterior de la part lumbar
Aquest procediment és similar al posterior, tret que s’acosta a l’abdomen en lloc de l’esquena. Té l’avantatge de no pertorbar els músculs de l’esquena i el subministrament nerviós. Està contraindicada en pacients amb osteoporosi i té risc de sagnat, ejaculació retrògrada en homes, no unió i infecció.
- Fusió interforaminal lumbar de les persones
Es tracta d'una versió modificada de l'enfocament posterior que s'està popularitzant. Ofereix un baix risc amb una bona exposició i es demostra que té un excel·lent resultat amb algunes complicacions com ara la fuga de LCR, deteriorament neurològic transitori i infecció de ferides.
Artroplàstia de disc total
Es tracta d’una alternativa a la fusió del disc i s’ha utilitzat per tractar la malaltia del disc degeneratiu lumbar mitjançant un disc artificial per substituir el disc afectat. Es pot utilitzar pròtesi total o pròtesi nuclear depenent de la situació clínica.
Descompressió consisteix en treure part del disc del cos vertebral, que afecta a un nervi alliberar-lo i proporcionar espai per a la seva recuperació mitjançant procediments anomenats discectomia i laminectomia. L’eficàcia del procediment és discutible tot i que es tracta d’una cirurgia habitualment realitzada. Són poques les complicacions amb poca probabilitat de repetir símptomes amb una major satisfacció del pacient. (Gupta, Vijay Kumar, et al)
La cirurgia es realitza mitjançant una aproximació a la línia mitjana posterior dividint el lligament flavum. S’identifica l’arrel nerviosa afectada i es talla l’anell bombat per alliberar-la. Després s’hauria de fer un examen neurològic complet i els pacients solen estar aptes per anar a casa 1 ó 5 dies després. Els exercicis d’esquena baixa s’han de començar aviat seguits de treball lleuger i després de treball intens a les 2 i 12 setmanes respectivament.
Aquest procediment es pot realitzar a nivell complet i a través de diversos nivells. La laminectomia ha de ser el més curta possible per evitar la inestabilitat espinal. Els pacients presenten un alleujament marcat dels símptomes i una reducció de la radiculopatia després del procediment. Els riscos poden incloure incontinència intestinal i de la bufeta, fuites de CSF, danys a l’arrel nerviosa i infecció.
Procediments de columna cervical
La malaltia del disc degenerativa cervical està indicada per a la cirurgia quan hi ha un dolor insuportable associat a dèficits motors i sensorials progressius. La cirurgia té un resultat favorable superior al 90% quan hi ha proves radiogràfiques de compressió de les arrels nervioses. Hi ha diverses opcions, com ara la discectomia cervical anterior (DCA), la DCA i la fusió (DCAF), ACDF amb fixació interna i la foraminotomia posterior. ("Malaltia degenerativa del disc: antecedents, anatomia, fisiopatologia").
Teràpia basada en cèl·lules
El trasplantament de cèl·lules mare ha estat una nova teràpia per a malalties degeneratives de disc amb resultats prometedors. S'ha trobat la introducció de condròcits autòlegs que redueixen el dolor discògènic durant un període de dos anys. Actualment, aquestes teràpies estan passant per proves humanes. (Jeong, Je Hoon, et al.)
Teràpia gènica
La transducció gènica amb l'objectiu d'aturar el procés degeneratiu del disc i fins i tot induir la regeneració del disc actualment s'està investigant. Per a això, s’han d’identificar gens beneficiosos alhora que es demana l’activitat de degeneració que promou gens. Aquestes noves opcions de tractament donen esperança que el futur tractament es dirigeixi a la regeneració de discos intervertebrals. (Nishida, Kotaro, et al.)
La malaltia degenerativa del disc és un problema de salut caracteritzat per un mal d’esquena crònic a causa d’un disc intervertebral danyat, com ara un mal d’esquena a la columna lumbar o un mal de coll a la columna cervical. És una ruptura d’un disc intervertebral de la columna vertebral. Es poden produir diversos canvis patològics en la degeneració del disc. Al disc intervertebral també es poden produir diversos defectes anatòmics. El mal d’esquena i el coll de coll són problemes epidemiològics importants, que es creu que estan relacionats amb malalties degeneratives del disc. El dolor d'esquena és la segona causa principal de les visites al consultori als Estats Units. Es calcula que aproximadament el 80% dels adults dels Estats Units pateixen mal d’esquena al menys una vegada durant la seva vida. Per tant, es necessita una comprensió completa de la malaltia degenerativa del disc per a gestionar aquesta malaltia comuna. - Dr. Alex Jimenez DC, CCST Insight
L'abast de la nostra informació es limita a quiropràctica, múscul-esquelètic, medicaments físics, benestar i problemes de salut sensibles i / o articles, temes i discussions sobre medicina funcional. Utilitzem protocols de salut i benestar funcionals per tractar i donar suport a l’atenció de lesions o trastorns del sistema musculoesquelètic. Les nostres publicacions, temes, temes i coneixements cobreixen qüestions clíniques, qüestions i temes que relacionen i donen suport directament o indirectament al nostre àmbit clínic de pràctica. estudis que donen suport als nostres missatges. També posem a disposició del consell i / o del públic còpies d’estudis de recolzament a petició. Entenem que cobrim qüestions que requereixen una explicació addicional sobre com pot ajudar-vos en un pla d’atenció particular o en un protocol de tractament; per tant, per debatre més sobre el tema anterior, no dubteu a demanar-li al doctor Alex Jiménez o a contactar-nos a 915-850-0900. Els proveïdors amb llicència a Texas * i Nou Mèxic *
Comissariat pel Dr. Alex Jimenez DC, CCST
referències
- �Malaltia degenerativa del disc.� Spine-Health, 2017, www.spine-health.com/glossary/degenerative-disc-disease.
- Modic, Michael T. i Jeffrey S. Ross. "Malaltia del disc degeneratiu lumbar". Radiologia, vol 245, núm. 1, 2007, pàgines 43-61. Radiological Society Of North America (RSNA), doi: 10.1148 / radiol.2451051706.
- �Malaltia degenerativa del disc: antecedents, anatomia, fisiopatologia.� Emedicine.Medscape.Com, 2017, emedicine.medscape.com/article/1265453-overview.
- Taher, Fadi et al. "Malaltia del disc degeneratiu lumbar: conceptes actuals i futurs de diagnòstic i gestió". Avanços en ortopèdia, vol 2012, 2012, pàgines 1-7. Hindawi Limited, doi: 10.1155 / 2012/970752.
- Choi, Yong-Soo. «Patofisiologia de la malaltia degenerativa del disc». Asian Spine Journal, vol. 3, núm. 1, 2009, pàg. 39. Societat Coreana de Cirurgia de la Columna Vertebral (KAMJE), doi: 10.4184 / asj.2009.3.1.39.
- Wheater, Paul R et al. Histologia funcional de Wheater. 5a ed., [Nova Delhi], Churchill Livingstone, 2007 ,.
- Palmgren, Tove et al. “Un estudi immunohistoquímic de les estructures nervioses de l’ànul fibrós dels discos intervertebrals lumbars normals humans”. Columna vertebral, vol 24, núm. 20, 1999, pàg. 2075. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199910150-00002.
- BOGDUK, NIKOLAI et al. "La innervació dels discos intervertebrals cervicals". Columna vertebral, vol 13, núm. 1, 1988, pàgines 2-8. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-198801000-00002.
- �Disc intervertebral � Columna vertebral � Orthobullets.Com.� Orthobullets.Com, 2017, www.orthobullets.com/spine/9020/intervertebral-disc.
- Suthar, Pokhraj. "Avaluació per ressonància magnètica de la malaltia degenerativa del disc lumbar". REVISTA DE RECERCA CLÍNICA I DIAGNOSTSTICA, 2015, JCDR Research And Publications, doi: 10.7860 / jcdr / 2015 / 11927.5761.
- Buckwalter, Joseph A. "Envelliment i degeneració del disc intervertebral humà". Columna vertebral, vol 20, núm. 11, 1995, pàgines 1307-1314. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199506000-00022.
- Roberts, S. et al. "Senescence In Human Intervertebral Discs." European Spine Journal, vol 15, núm. S3, 2006, pàgines 312-316. Springer Nature, doi: 10.1007 / s00586-006-0126-8.
- Boyd, Lawrence M. et al. Degeneració d’inici del disc intervertebral i placa final vertebral en ratolins deficients en col·lagen tipus IX. Artritis i reumatisme, vol. 58, núm. 1, 2007, pàgines 164-171. Wiley-Blackwell, doi: 10.1002 / art.23231.
- Williams, FMK i PN Sambrook. "Mal de coll i esquena i degeneració de disc intervertebral: paper dels factors professionals". Reumatologia clínica de bones pràctiques i investigació, vol. 25, núm. 1, 2011, pàgines 69-79. Elsevier BV, doi: 10.1016 / j.berh.2011.01.007.
- Batti, Michele C. "Degeneració del disc lumbar: epidemiologia i genètica". Journal of Bone and Joint Surgery (American), vol 88, núm. supl_2, 2006, pàg. 3. Ovid Technologies (Wolters Kluwer Health), doi: 10.2106 / jbjs.e.01313.
- BATTI , MICHELE C. et al. Premi Volvo de 1991 en ciències clíniques. Columna vertebral, vol 16, núm. 9, 1991, pàgines 1015-1021. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199109000-00001.
- Kauppila, LI "Aterosclerosi i degeneració de disc / dolor lumbar" Una revisió sistemàtica. Journal of Vascular Surgery, vol 49, núm. 6, 2009, pàg. 1629. Elsevier BV, doi: 10.1016 / j.jvs.2009.04.030.
- Un estudi basat en la població sobre la degeneració de disc juvenil i la seva associació amb el sobrepès i l’obesitat, el mal d’esquena i l’estat funcional disminuït. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011; 93 (7): 662 70. The Spine Journal, vol 11, núm. 7, 2011, pàg. 677. Elsevier BV, doi: 10.1016 / j.spinee.2011.07.008.
- Gupta, Vijay Kumar et al. "Malaltia del disc degeneratiu lumbar: enfocaments de presentació i tractament clínics". Revista IOSR de ciències mèdiques i dentals, vol. 15, núm. 08, 2016, pàgines 12-23. Revistes IOSR, doi: 10.9790 / 0853-1508051223.
- Bhatnagar, Sushma i Maynak Gupta. Guies de pràctica clínica basades en evidències per al tractament del dolor intervencionista en el dolor de càncer. Indian Journal of Palliative Care, vol 21, núm. 2, 2015, pàg. 137. Medknow, doi: 10.4103 / 0973-1075.156466.
- KIRKALDY-WILLIS, WH et al. Patologia i patogènesi de l’espondilosi i estenosi lumbars. Columna vertebral, vol 3, núm. 4, 1978, pàgines 319-328. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-197812000-00004.
- KONTTINEN, YRJ T. et al. Anàlisi neuroimmunohistoquímica d’elements neuronals nocidoctivats peridiscals. Columna vertebral, vol 15, núm. 5, 1990, pàgines 383-386. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199005000-00008.
- Brisby, Helena. «Patologia i possibles mecanismes de resposta del sistema nerviós a la degeneració del disc». Journal of Bone and Joint Surgery (American), vol 88, núm. supl_2, 2006, pàg. 68. Ovid Technologies (Wolters Kluwer Health), doi: 10.2106 / jbjs.e.01282.
- Jason M. Highsmith, MD. �Símptomes de la malaltia degenerativa del disc | Mal d'esquena, mal de cames. Spineuniverse, 2017, www.spineuniverse.com/conditions/degenerative-disc/symptoms-degenerative-disc-disease.
- �Malaltia degenerativa del disc � Physiopedia.� Physio-Pedia.Com, 2017, www.physio-pedia.com/Degenerative_Disc_Disease.
- Modic, MT et al. "Malaltia degenerativa del disc: avaluació dels canvis en la medul·la vertebral amb imatge per RM. Radiologia, vol 166, núm. 1, 1988, pàgines 193-199. Radiological Society Of North America (RSNA), doi: 10.1148 / radiology.166.1.3336678.
- Pfirrmann, Christian WA et al. Classificació per ressonància magnètica de la degeneració del disc intervertebral lumbar. Columna vertebral, vol 26, núm. 17, 2001, pàgines 1873-1878. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-200109010-00011.
- Bartynski, Walter S. i A. Orlando Ortiz. "Avaluació Intervencional del Disc Lumbar: Provocació de Discografia Lumbar i Discografia Anestèsica Funcional". Tècniques en Radiologia Vascular i Intervencional, vol 12, núm. 1, 2009, pàgines 33-43. Elsevier BV, doi: 10.1053 / j.tvir.2009.06.003.
- Narouze, Samer i Amaresh Vydyanathan. «Injecció cervical transforaminal guiada per ultrasons i bloc selectiu d’arrels nervioses». Tècniques en anestèsia regional i gestió del dolor, vol 13, núm. 3, 2009, pàgines 137-141. Elsevier BV, doi: 10.1053 / j.trap.2009.06.016.
- Calendari de Journal of Electromyography & Kinesiology. Journal of Electromyography And Kinesiology, vol 4, núm. 2, 1994, pàg. 126. Elsevier BV, doi: 10.1016 / 1050-6411 (94) 90034-5.
- Hayden, Jill A. et al. «Revisió sistemàtica: estratègies per utilitzar la teràpia d’exercici per millorar els resultats del dolor lumbar crònic». Annals of Internal Medicine, vol 142, núm. 9, 2005, pàg. 776. American College of Physicians, doi: 10.7326 / 0003-4819-142-9-200505030-00014.
- Johnson, Mark I. "Estimulació nerviosa elèctrica transcutània (TENS) i dispositius semblants a TENS: proporcionen alleujament del dolor?. Pain Reviews, vol 8, núm. 3-4, 2001, pàgines 121-158. Pòrtic, doi: 10.1191 / 0968130201pr182ra.
- Harte, A et al. "Eficàcia de la tracció lumbar en el tractament del dolor lumbar." Fisioteràpia, vol 88, núm. 7, 2002, pàgines 433-434. Elsevier BV, doi: 10.1016 / s0031-9406 (05) 61278-3.
- Bronfort, Gert et al. «L’eficàcia de la manipulació i la mobilització de la columna vertebral per al mal d’esquena i el coll: una revisió sistemàtica i la millor síntesi d’evidències». The Spine Journal, vol. 4, núm. 3, 2004, pàgines 335-356. Elsevier BV, doi: 10.1016 / j.spinee.2003.06.002.
- Furlan, Andrea D. et al. "Massatge per al dolor lumbar: una revisió sistemàtica dins del marc del grup de revisió de la col·laboració de Cochrane Collaboration" Spine, vol 27, núm. 17, 2002, pàgines 1896-1910. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-200209010-00017.
- Revisió sistemàtica: tractament d’opioides per al mal d’esquena crònic: prevalença, eficàcia i associació amb l’addicció. Governança clínica: revista internacional, vol 12, núm. 4 de 2007, Emerald, doi: 10.1108 / cgij.2007.24812dae.007.
- "Un assaig controlat amb placebo per avaluar l'efectivitat de l'alleugeriment del dolor mitjançant ketamina amb esteroides epidurals per al dolor lumbar crònic." International Journal of Science and Research (IJSR), vol. 5, núm. 2, 2016, pàgines 546-548. Revista internacional de ciència i investigació, doi: 10.21275 / v5i2.nov161215.
- Wynne, Kelly A. "Injeccions articulars facetals en la gestió del dolor lumbar crònic: una revisió". Pain Reviews, vol 9, núm. 2, 2002, pàgines 81-86. Pòrtic, doi: 10.1191 / 0968130202pr190ra.
- MAUGARS, Y. et al. «AVALUACIÓ DE L’EFICACIÓ DE LES INJECCIONS CORTICOSTEROIDES SACROILIACES EN ESPONDILARTROPATIES: UN ESTUDI DE DOBLE CEC». Reumatologia, vol. 35, núm. 8, 1996, pàgines 767-770. Oxford University Press (OUP), doi: 10.1093 / reumatologia / 35.8.767.
- Rydevik, Bj rn L. «Punt de vista: resultat de set a deu anys de cirurgia descompressiva per a l'estenosi degenerativa de la columna vertebral lumbar» columna vertebral, vol 10, núm. 21, 1, pàg. 1996. Ovid Technologies (Wolters Kluwer Health), doi: 98 / 10.1097-00007632-199601010.
- Jeong, Je Hoon et al. "Regeneració de discos intervertebrals en un model de degeneració de disc de rata per cèl·lules estromals derivades del teixit adipós implantades." Acta Neurochirurgica, vol 152, núm. 10, 2010, pàgines 1771-1777. Springer Nature, doi: 10.1007 / s00701-010-0698-2.
- Nishida, Kotaro et al. "Enfocament de la teràpia gènica per a la degeneració del disc i els trastorns de la columna vertebral associats". European Spine Journal, vol. 17, núm. S4, 2008, pàgines 459-466. Springer Nature, doi: 10.1007 / s00586-008-0751-5.